
💻著者紹介
My
東京私立医学部 6年生
医学生として、また、医学の勉強とバイトと部活を両立させてきた身として、医学を学ぶ皆さんに色々な情報をお届けしたいと思っております!
医学部高学年として、「基礎医学」や「臨床医学」などについて、勉強法や暗記法を分かりやすくご紹介することを目標としています!😊
【過去ブログ】
・【医学生道場】腎臓の解剖!腎動脈、腎静脈の位置は?【解剖学】【腎臓内科】
・【呼吸音・副雑音(ラ音)】Wheeze?断続性?連続性?副雑音の種類を完全解説!【医学生道場】
目次
はじめに:過去問を解くだけでは“足りない”時代へ

近年の医師国家試験、特に直近の第119回は「難化した」 「自信が持てなかった」という声が多数ありました。
実際には過去問ベースの問題が約70%を占めるものの、
「切り口を変えた出題」や「疾患のステージやサブタイプまで問う設問」が増え、表面的な知識では解けない問題が増加したためだと考えられます。
この記事では、第119回以前の過去問や出題傾向から、
第120回で注意すべき【出題パターン】を3つ厳選し、解答のコツや思考プロセスを詳しく解説します!
2026年に、第120回医師国家試験を控えている皆様は、ぜひ勉強の参考にして下さいね。
医師国家試験 注意すべき出題 3選🥇🥈🥉

➢ステージ・サブタイプ別の治療選択肢を問う出題 【要注意度:★★★★★】
ステージやサブタイプによって治療が大きく異なる疾患(悪性腫瘍、白血病、リンパ腫など)では、「標準治療の組み合わせを正確に理解しているか」が問われます。
過去問では、「予後良好型 or 予後不良型」「限局 or 進行」「分化型 or 未分化型」
などの分類に応じた治療選択の分岐点を理解しているかがカギです。
国試対策では、各ステージにおける「first-line治療」と「禁忌となる治療」をセットで覚えることが重要になります。
🧠119A37
67歳の男性。労作時の息切れを主訴に来院した。1週間前から労作時の息切れ、右頸部から顔面の腫脹が出現したため自宅近くの診療所を受診した。胸部エックス線写真で右肺野に異常陰影を指摘されたため紹介受診した。胸痛や腹痛はない。意識は清明。身長 168 cm、体重 69 kg。体温 36.5 ℃。脈拍 84/分、整。血圧 138/78 mmHg。呼吸数 18/分。SpO2 96 %(room air)。頸静脈の怒張を認める。両側鎖骨上窩に径1~2cmのリンパ節を複数触知する。心音と呼吸音とに異常を認めない。腹部は平坦、軟で、肝・脾を触知しない。血液所見に異常を認めない。血液生化学所見で、腎機能と肝機能に異常を認めない。ProGRP 124 pg/mL(基準 81 以下)。胸部エックス線写真(別冊No. 14A)と胸部単純 CT(別冊No. 14B)とを別に示す。FDG-PETを施行し、右縦隔・肺門リンパ節と一塊となった腫瘤、多発肺転移および多発肝転移を認めた。気管支鏡検査を施行し腫瘤からの穿刺細胞診で小細胞肺癌と診断された。
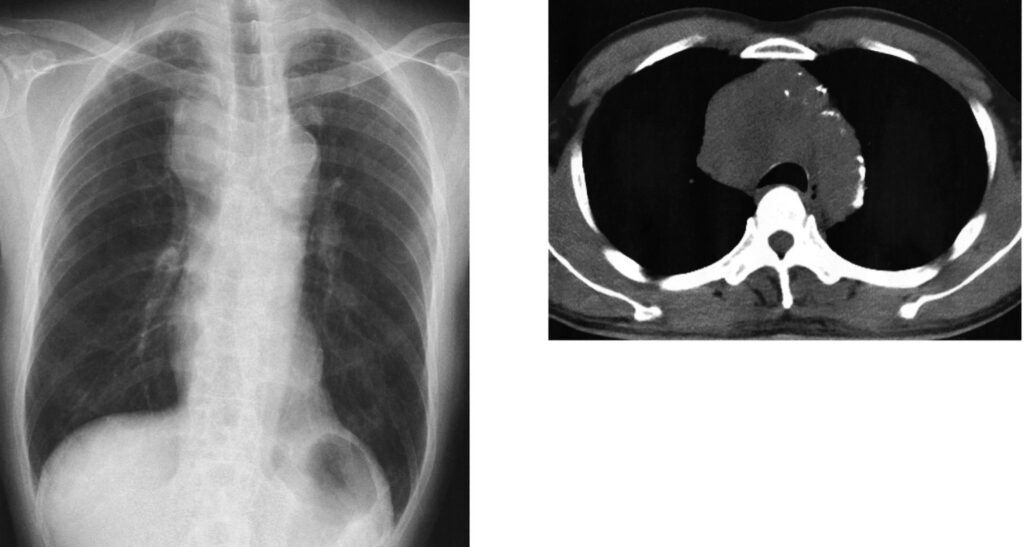
今後の対応で次に行うべきなのはどれか。
a 手術による腫瘍減量
b 薬物による抗癌治療
c 肝転移への放射線治療
d 肺癌遺伝子異常の検索
e PD-L1 蛋白質発現の検索
(正答率55.6%)
📝解説
診断は、「進展型小細胞癌(多発転移があるため)」、「上大静脈症候群」ですね。
問題の概要としては、『遠隔転移のある進展型小細胞肺癌(ED-SCLC)と診断された70歳男性。骨転移あり。全身状態はPS2。治療はどれか?』ということになります。
シンプルに考えれば、進展型の小細胞癌ですので、手術適応はなくbだとパッと答えられるかと思います。
しかし、最近では進行性非小細胞癌に対して分子標的薬や免疫チェックポイント阻害剤の適応が出てきたりと、混乱する選択肢が多数あったかと思います。
❌ 回答率の高い誤答
d 肺癌遺伝子異常の検索(23.2%)
⇒ 分子標的薬(ドライバー遺伝子変異・転座に対する阻害薬)が適応となるのは、非小細胞肺癌です。
e PD-L1 蛋白質発現の検索(15.8%)
⇒ 免疫チェックポイント阻害薬は、進展型の一次治療で、非小細胞肺癌ではPD-L1が高発現であるとPD-1/PD-L1阻害薬の高い臨床効果が期待できるとされます。
✅ 正答
b 薬物による抗癌治療
小細胞肺癌では全ての病期で薬物療法が行われます。限局型では化学放射線療法、進展型では薬物療法のみとなっています。
💡ポイント・対策
肺がんの中でも「小細胞 or 非小細胞」だけでなく、「限局型 or 進展型」の区別がとても重要です。
さらに近年は免疫療法の登場で、どんどん標準治療がアップデートされています。
第120回でもこのような「ステージ × 治療選択」が問われる可能性が高いため、
以下のような準備をしておくとよいかと思われます。
☆「疾患名+ステージ」まで言えるかどうかをおさらい
〇各がん種での標準治療のステージ別分類を整理しておく
〇抗がん剤や免疫療法の「第一選択・併用療法」をセットで暗記
〇ガイドライン(例:肺癌診療ガイドライン、NCCN等)に準拠した治療選択肢を確認しておく
したがってこの119A37も、『小細胞癌の遠隔転移⇒化学療法だ!』という単純な知識だけでなく、
『dやeは非小細胞癌に対して行う』という知識・理解がないと誤選択肢を消去するのは難しい問題だったかと思います。
【過去問比較・出題傾向分析】
| 回 | 出題形式 | 問題のポイント | 押さえる知識📝 |
|---|---|---|---|
| 119A37 | 本問 | SVCS+小細胞癌+進行例=化学療法、手術不可 | 進展型小細胞がんに対しては「薬物療法」 |
| 111A51 | 遠隔転移やリンパ節転移を認めない肺非小細胞癌 | Ⅰ期の肺癌、治療は原則外科切除 | 外科切除の標準術式を押さえておく |
| 110B44 | 臨床病期Ⅲ期の肺扁平上皮癌、全身状態良好 | N2はⅢ期、治療は放射線と抗がん剤治療の併用 | 非小細胞癌肺癌で手術適応となるのはN1(肺門部リンパ節転移を伴うもの)まで |
🧠119A55
72 歳の女性(4妊2産)。多量の性器出血を主訴に救急車で搬入された。2年前から帯下の増量と不正性器出血を自覚していたが、家族には相談していなかった。3か月前から、出血量が増え、めまいも出現した。今朝トイレで多量の性器出血があり、家族が救急車を要請した。意識は清明。身長 152 cm、体重 48 kg。体温 37.8 ℃。心拍数 100/分、整。血圧 110/74 mmHg。腟鏡診で子宮頸部に易出血性の腫瘤を認めた。内診では腫瘤の可動性は不良で、両側で骨盤壁に及ぶ子宮傍結合組織浸潤を認めた。血液所見:赤血球 238 万、Hb 6.9 g/dL、Ht 28 %、白血球10,300、血小板 21 万。血液生化学所見:総蛋白 5.9 g/dL、アルブミン 2.4 g/dL、総ビリルビン 0.9 mg/dL、AST 30 U/L、ALT 26 U/L、LD 250 U/L(基準 124~222)、尿素窒素 60 mg/dL、クレアチニン 2.8 mg/dL、Na 138 mEq/L、K 5.4 mEq/L、Cl 105 mEq/L、CEA 3.8 ng/mL(基 準 5 以 下)、CA125 28 U/mL(基 準 35以下)、SCC 9.8 ng/mL(基準 1.5 以下)。CRP 5.7 mg/dL。子宮頸部組織診で扁平上皮癌と診断された。胸腹部単純CTで子宮頸部に径 5 cm の腫瘍を認め、遠隔転移を認めない。
この患者にまず行うべき治療はどれか。
a 放射線治療
b 血管新生阻害薬
c 広汎子宮全摘出術
d シスプラチン動注
e 免疫チェックポイント阻害薬
(正答率:50.4%)
📝解説
診断は、「子宮頸癌(扁平上皮癌)進行期IIIB」(もしくは局所進行子宮頸がん)です。
問題の概要は、『腫瘍の骨盤壁浸潤(扁平上皮癌)があり、遠隔転移はなし、治療方針は?』というものです。
内診所見により、子宮傍結合組織が骨盤壁に及ぶことから、FIGO分類ではステージIIIBと判定されます。遠隔転移はなく、局所進行子宮頸癌(LACC)です。
このステージでは手術(広汎子宮全摘出術)は適応外であり、放射線治療が第一選択です。
現在の標準治療は放射線+シスプラチン併用(CCRT:同時化学放射線療法)ですが、本症例ではクレアチニン 2.8 と腎機能が悪化しており、化学療法併用は難しい場合もあります。
それでも放射線治療は急ぎ必要な状況です。
SCC抗原の上昇、明らかな局所腫瘍出血、Hb 6.9 という著明な貧血もあり、止血的意味でも放射線が急務です。
❌ よくある誤答
c 広汎子宮全摘出術(28.6%)
→ IIBまでが適応。IIIB(両側で骨盤壁に及ぶ子宮傍結合組織浸潤)では適用されません。
d シスプラチン動注(15.3%)
→ 腎機能障害があるため適用されません(静注でも同様です)。
e 免疫チェックポイント阻害薬(1.9%)
→ 再発・遠隔転移例に対し、化学療法剤と併用して適用されます。
✅ 正答
a 放射線治療
手術不能な局所進行子宮頸癌治療の第一選択です。シスプラチンを併用した同時化学放射線療法も考慮されますが、シスプラチンには重篤な腎機能障害の副作用があるため、腎機能障害がある本症例では実施困難となります。
💡ポイント・対策
子宮頸癌ではステージ分類によって治療方針が大きく異なります。以下のような区分で整理しておくと解きやすくなりますので、覚えておいて損はないです!
〇I〜IIB期:手術(広汎子宮全摘)+補助療法(放射線治療など)
〇IIB〜IVA期:同時化学放射線治療(CCRT)
〇IVB期:化学療法 ± 免疫療法(遠隔転移時)
特に、「骨盤壁まで癌浸潤 → III期 → 同時化学放射線治療」の流れは定番パターンとして覚えておくべきです。
また、急性出血・高度貧血時には、放射線治療が止血的効果を持つことも、国家試験では重要な視点です。
➢過去問類似だが“問い方”が変わった問題【要注意度:★★★★☆】
出題形式は過去問に類似していても、視点や順序、設問の切り口が変化しているケースが増えています。
典型的な疾患を扱いながらも、「病態→診断」ではなく「疾患→治療」や、「検査所見→否定すべき疾患」など逆引き型の設問が多く見られます。
正答を導くには、“丸暗記”ではなく、病態・診断・治療を因果関係で理解しておくことが必須です。
🧠119A58
54歳の男性。下痢を主訴に来院した。2ヵ月前から下痢が出現し軽快しないため受診した。便回数は1日に6〜7回、便性状は泥状から水様であり、揚げ物を食べると脂肪便を認める。便に血液の付着はない。飲酒は日本酒 6合/日を34年間。身長174cm、体重58kg。血圧132/70mmHg。腹部は平坦、軟で圧痛を認めない。腸雑音はやや亢進している。血液生化学所見:アミラーゼ 28U/L(基準44〜132)、空腹時血糖140mg/dL、CEA 3.0ng/mL(基準5以下)、CA19-9 37U/mL(基準37以下)。腹部単純CTを次に示す。
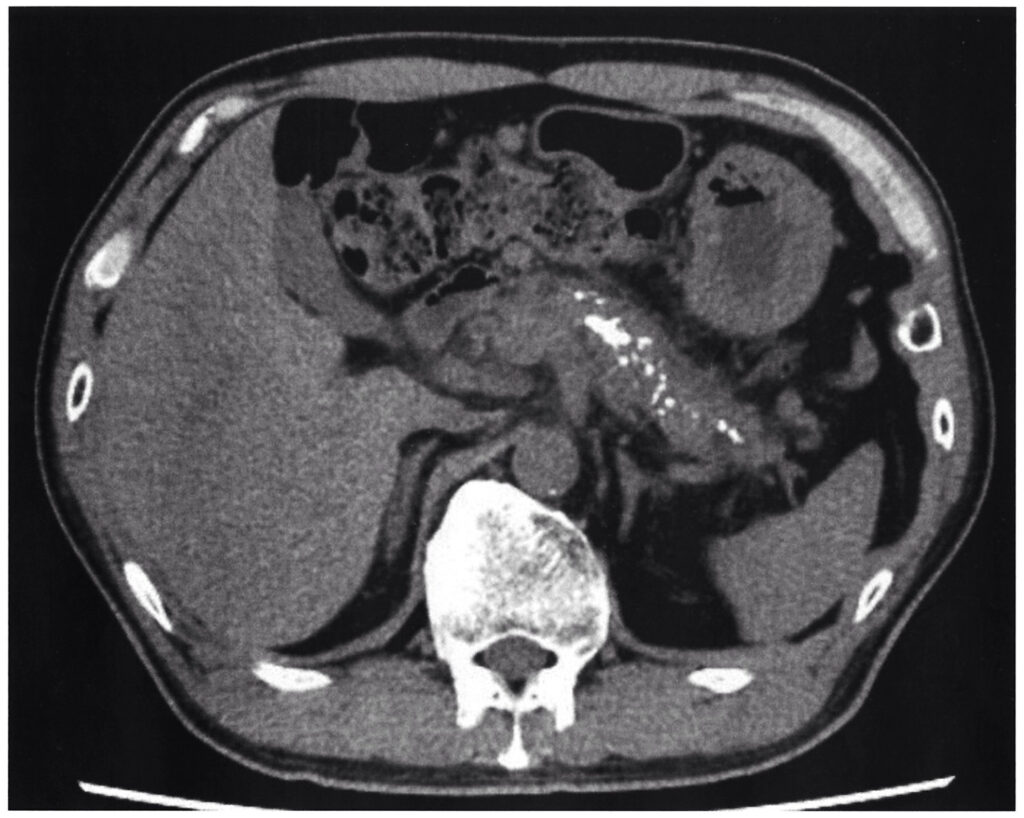
禁酒の指導に加え、この患者に対して行う対応はどれか。
a 低脂肪食
b 利胆薬の投与
c 消化酵素薬の投与
d 酸分泌抑制薬の投与
e 体外衝撃波結石破砕術〈ESWL〉
(正答率:14.3%)
📝解説
診断は、「慢性膵炎による膵外分泌不全(非代償期慢性膵炎)」です。
問題の概要は、『水様性下痢、脂肪便、アミラーゼ低値、長年の多量飲酒歴、やせ型、CTでの膵石灰化所見から慢性膵炎を疑います。病期によって治療が異なるが対応はどれか?』ということになります。
膵酵素が低下しており、膵外分泌機能が障害され、慢性膵炎の非代償期と言えます。
治療には消化酵素薬(パンクレリパーゼなど)の補充が基本になります。
❌ 回答率の高い誤答
a 低脂肪食(84.6%)
→ 最も選ばれた誤答です。脂肪摂取を減らしても、根本的な膵酵素の欠乏には対応できず、非代償期に対しての症状改善は不十分です。
e 体外衝撃波結石破砕術〈ESWL〉
→ 膵石に対して行うこともありますが、疼痛・膵管閉塞時などに適応です。無症候性の膵石には行いません。
✅ 正答
c 消化酵素薬の投与
膵外分泌不全では脂肪や蛋白の消化が障害され、脂肪便や下痢をきたします。消化酵素薬の補充により、消化吸収を助けることで症状を改善させることが求められます。非代償期慢性膵炎による消化障害では第一選択となる治療法です。
💡ポイント・対策
慢性膵炎の診断では、
①長期の飲酒歴、②脂肪便・体重減少などの消化吸収障害、③画像での石灰化や萎縮 が重要です。
脂肪便を見たらまず「膵外分泌不全」を疑う思考を持つとよいです。
ですが過去問でも慢性膵炎は既出であり、診断自体は難しくなかったのではないでしょうか。
既に、慢性膵炎への指導については過去問【112A73】で出題されており、その時の正解は「禁煙」「脂肪制限食」でした。
今回も「低脂肪食」を選べば良いな!簡単じゃん!と飛びついてしまった受験生の方が多かったのかと思われます。
しかしながら今回は、過去問とは異なりアミラーゼ値が低値を示していたことを見逃すべからず。この症例は『非代償期の慢性膵炎』と考えられ、腹痛も訴えていないため脂肪制限は行わず、消化酵素薬の投与が正解となります。
治療や対応については病期や重症度に応じて様々です。
以下のことを念頭において便古湯を進めてみると、知識の幅が広がり、問題に対応する力もついてくると思います。
〇治療の優先順位を「急性期」「慢性期」「再燃予防」「生活指導」に分けて整理しておく
〇各診療科のガイドラインをざっくりでよいので把握しておく(肺癌、膵炎、胃癌、乳癌、CKDなど)
🧠119A44
76歳の女性.息切れを主訴に救急車で搬入された.2日前から風邪気味で食欲が低下していた.夜間に座位で呼吸が苦しそうなところを家族が気付き,救急車を要請した.既往歴に高血圧症があり,降圧薬を服薬している.意識は清明.身長150cm,体重38kg.体温35.8℃.心拍数92/分,整.血圧164/92mmHg.呼吸数24/分.SpO2 95%(リザーバー付マスク10L/分 酸素投与下).全身にるいそうを認める.眼瞼結膜に軽度の貧血を認める.頸静脈の怒張を認める.心音に異常は認めず,肺野背側下部にcoarse cracklesを聴取する.腹部は平坦,軟で,肝・脾を触知しない.四肢に冷感を認める.下肢に軽度の浮腫を認める.血液所見:赤血球415万,Hb 9.8g/dL,Ht 40%,白血球9,200,血小板15万.血液生化学所見:アルブミン2.8g/dL,総ビリルビン1.1mg/dL,AST 26U/L,ALT 30U/L,CK 82U/L(基準41〜153),尿素窒素18mg/dL,クレアチニン1.2mg/dL,血糖84mg/dL,HbA1c 6.2%(基準4.9〜6.0),Na 132mEq,K 4.0mEq/L,BNP 422pg/mL(基準18.4以下).CRP 2.4mg/dL.心電図でⅠ度房室ブロックを認める.胸部X線写真で心胸郭比56%,肺うっ血を認める.心エコー検査で,軽度の全周性の心肥大を認めるが,左室駆出率は65%と正常である.入院後,5日間で病状は落ち着いてきており,食事は摂取出来ている.体重36kg.脈拍60/分,整.血圧130/80mmHg.SpO2 97%(room air)である.
この患者に対する治療で適切なのはどれか。
a 輸血
b 酸素療法
c β遮断薬の内服
d 高カロリー輸液
e 心臓リハビリテーション
(正答率:81.8%)
📝解説
この問題は「左室駆出率(EF)が保たれているにもかかわらず、心不全症状を呈する高齢女性」に対する最適な治療方針を問うものでした。
CT値が65%と駆出率が保たれており、明らかな低下はありません。
しかし、呼吸困難、頸静脈怒張、肺うっ血、BNP上昇など、明らかに心不全症状を呈しており、「HFpEF(Heart Failure with preserved Ejection Fraction)」の典型的な病態と考えられます。
HFpEFでは、EFが正常でも拡張機能障害などにより、心不全の症状が出現します。近年のガイドラインでは、有効な薬物治療は限られており、非薬物療法(心臓リハビリテーションなど)によるQOL改善や再入院予防が治療の柱となっています。
❌ 回答率の高い誤答
× a β遮断薬の投与 (81.8%)
→ EF低下型心不全(HFrEF)では長期予後改善効果が示されているが、左室駆出率が保持された心不全(HFpEF)では示されていない、症状改善効果も限定的で、適応には慎重を要します。
× d 高カロリー輸液 (3.2%)
BMIが16.9とるいそうを示しているため、惑わされてしまった方も多いのではないかと思います。しかし、経口摂取ができているので輸液は不要です。
✅ 正答
〇 e 心臓リハビリテーション
→ HFpEFにおける第一選択の非薬物療法。運動耐容能の改善、再入院の抑制、生活習慣病管理などを目的に行われます。
HFpEF・HFrEFに関わらず、心不全を発症したら適切な疾病管理と運動療法を指導することが推奨されています。
近年のガイドラインでは、HFpEFに対しては心臓リハビリが予後改善に寄与するエビデンスが蓄積されており、高齢者への積極的な導入が推奨されています。
💡ポイント・対策
従来の“心不全=駆出率低下”(HFrEF)の枠組みから離れ、新たな病態(HFpEF)を問う内容。
治療方針は、HFrEFとは異なる!
→ HFrEF:薬物治療(ACE-I, β遮断薬)が中心
→ HFpEF:生活指導・リハビリ・栄養管理などが中心
「高齢者」「風邪後」「やせ型」などから全身状態の悪化・サルコペニア・フレイルを想起できれば、“リハビリテーション”という選択肢に自信を持って選べます。
この問題は、「心不全症状→β遮断薬」という思い込みを捨てられるかどうかが勝負の分かれ目です。問われた知識は新しくなくとも、問い方の変化で混乱を誘う良問でした。

➤一見難問に見えても「既知の知識」で解ける問題【要注意度:★★★☆☆】
国試では、初見では難問に見える設問でも、実は基本的な知識の応用や組み合わせで解ける問題が多く含まれます。
奇をてらった選択肢や専門的な語句に惑わされがちですが、「定番の疾患・症候・治療」を落ち着いて整理すれば正答にたどり着ける構成です。
対策としては、“見慣れない形式=難問”と決めつけず、既習知識を使って論理的に絞り込む訓練が有効です。
🧠119A31
80歳の男性.胸痛を主訴に救急車で搬入された.2週間前から階段昇降で胸部絞扼感が出現していたが,3分程度の安静で改善していた.1週間前からは平地歩行でも階段昇降と同じ強度の胸部絞扼感が出現するようになった.本日は朝食後に冷汗を伴う強い胸痛を自覚し,自宅近くの診療所を受診した.12誘導心電図でST低下を指摘され,当院に救急車で搬入された.胸部症状は持続しており,12誘導心電図でST低下が持続している.糖尿病,高血圧および脂質異常症でかかりつけ医に通院中である.喫煙は20本/日を50年間.身長162cm,体重60kg.心拍数76/分,整.血圧140/60mmHg.血液所見:赤血球465万,Hb 13.3g/dL,Ht 42%,白血球9,600,血小板23万.血液生化学所見:CK 300U/L(基準59〜248),クレアチニン0.8mg/dL,空腹時血糖141mg/dL,HbA1c 7.4%(基準4.9〜6.0),トリグリセリド145mg/dL,LDLコレステロール141mg/dL.心筋トロポニンT迅速検査陽性。
この患者に対する検査で適切なのはどれか。
a 運動負荷心電図検査
b 冠動脈CT
c 心臓MRI
d 心臓カテーテル検査
e 薬物負荷心筋血流シンチグラフィ
(正答率:75.8%)
📝解説
診断は「非ST上昇型心筋梗塞(NSTEMI)」です。
胸痛が持続し、心電図でST低下が継続、トロポニン陽性という典型的な所見からNSTEMIと判断できます。
これらの所見により「安定狭心症」や「労作性狭心症」のフェーズはすでに終わっており、負荷検査のタイミングではありません。血行再建を目的として、早期に冠動脈造影(CAG)を行うべき状態です。
❌ 回答率の高い誤答
× a 運動負荷心電図検査 (0.3%)Don’t!
運動負荷心電図検査は急性心筋梗塞をはじめ、急性冠症候群では禁忌です。
× b 冠動脈CT (22.9%)
→ 動脈硬化の程度評価やスクリーニングには有用ですが、やや撮影時間がかかり、解析時間をいれると1時間〜数時間を費やすことになります。
急性心筋梗塞では一刻も早い血行再建が重要であり、冠動脈CTはタイムリーに使用できないため,積極的に行うものではありません。
× e 薬物負荷心筋血流シンチグラフィ (0.9%) Don’t!
運動にしても、薬剤にしても、急性冠症候群(特に急性心筋梗塞)では、「負荷」は禁忌です。
✅ 正答
〇 d 心臓カテーテル検査
→ 急性冠症候群(とくにNSTEMI)では、心電図・バイオマーカー・症状に基づいてリスク分類を行い、侵襲的評価が基本方針です。
とくに本症例では「心電図変化の持続」「症状の持続」「トロポニン陽性」という高リスク所見があり、早期に冠動脈造影+PCI(経皮的冠動脈インターベンション)が適応となります。
💡ポイント・対策
この問題は「一見、検査選択に迷いそう」ですが、
心電図変化・バイオマーカー・症状の“すべて”が揃っているため、基本知識の確認で正解にたどりつけます。
国家試験では「負荷検査か、侵襲的検査か」を見極める設問が多く、症状の安定性を常に意識することが重要です。
「心筋梗塞では、心臓血管カテーテルで検査をしそのまま治療にも移行できる」と覚えておきましょう!
🧠119A75
体重50kg,飲水量1,200mL/日,食事からの水分摂取量1,000mL/日,尿量1,000mL/日,不感蒸泄15mL/kg/日,代謝水5mL/kg/日,便中水分量100mL/日,輸液なし,として水分出納〈イン・アウト〉バランスを求めよ.
解答:□□□ mL/日
(正答率:5.9%)
📝解説
水分出納は「総イン(摂取)」−「総アウト(喪失)」で求める。与えられた数値を分類し、単位換算を行えば計算自体は単純四則演算です。
イン(摂取)
・飲水 1200 mL
・食事由来 1000 mL
・代謝水 5 mL/kg × 50 kg = 250 mL
→ 総イン = 2450 mL/日
アウト(喪失)
・尿量 1000 mL
・不感蒸泄 15 mL/kg × 50 kg = 750 mL
・便中水分 100 mL
→ 総アウト = 1850 mL/日
バランス
2450 − 1850 = +600 mL/日(イン超過)
❌ 回答率の高い誤答
+200 mL/日
→代謝水を見落として 2450mL⇒ 2200 mL と計算
−600 mL/日
→インとアウトを逆に差し引きした取り違え
いずれも数値は覚えているが「代謝水」「不感蒸泄」の扱い、符号の向きでミスしやすい。
✅ 正答
+600 mL/日
💡ポイント・対策
飲水・尿量・不感蒸泄などのデータから水分収支を算出する問題でした。
しかし、「代謝水」にピンとこなかった方も多かったと思われます。
〇代謝水とは、
「栄養素が最後まで代謝された結果として生じる水」のことです。
(例)グルコース C6H12O6+6O2→6CO2+6H2O
つまり、生成されたH2Oは体外に排出される(OUT)のではなく、吸収される(IN)ことに注意が必要です。
なによりも、
問題文の順番が意地悪すぎだったかと思います。(代謝水が問題文の後半に書かれていたため、OUTであると錯覚させられますよね。)
☆そんな時は、分からなくても「みんな間違えただろう!」と気持ちを切り替えることも大切になってきます🔥
今回はA問題がかなり難しかったとされています。
一日目で気持ちを落とすことなく、国試を乗り越えられるように頑張りましょう!
おわりに:過去問は「正解を見るだけ」で終わらせるな!

模試や第119回の結果分析でも示されたように、出題は「過去問ベースだが、切り口が変わっている」ものが大多数です。つまり、表面的な暗記だけでは通用しません。
「なぜその選択肢が正解なのか」ではなく、
「なぜ他が間違っているのか」 「問われ方が変わったらどう解くか」 まで考える訓練が重要です。
ぜひ、国家試験対策のプロと、その思考のプロセスや勉強法を学んでいきましょう🔥
医学生道場では、同じく「医師国家試験」の勉強を乗り越えてきた
先輩医師による具体的なアドバイス、全力のサポートで、皆さんをテスト合格、進級へと導きます💪
歳の近い現役医師だからこそのアドバイス、試験に向けた勉強方法の提案、不安や悩みの相談など、あらゆる面で医学生のみなさんをサポートいたします。
学生さんのお悩みを解決し、試験のその先を見据えた指導を行えるのは医学生道場だけです。
【個別指導塾である医学生道場ならではのポイント👆】
★個人ひとりひとりに合わせたカリキュラム
それぞれの学生さんの理解度に合わせたカリキュラムを作成させていただき、効率的に学習が進められるよう、授業をメイキングいたします。
★豊富なアウトプットの機会
現役医師講師がマンツーマンでサポートすることで、質問や復習、アウトプットの機会が豊富にあります。
しっかりとしたアウトプットにより、知識の定着が図れることは間違いなしです。
★モチベーション、気持ちの維持
医師講師だけでなく、教務の者が生徒さんひとりひとりを担当し、定期的なフィードバックや進捗管理をいたします。
学習のモチベーションを高く保てるだけでなく、いつでもどこでも、LINE📱でも電話☎でもお気軽にご相談いただけます。
★柔軟な学習スケジュール
月の受講回数や受講内容、テストの目標、最終的な目標など、ご自身で決定して頂けますので、自分のペースで学習していくことができます。無理せず、継続していくことが大切ですので、医学生道場ではその点を大切にしています。
医学生道場 医師国家試験合格(再受験者向け)コースの詳細はコチラ

医学生道場は現役医師講師による個別指導コーチングを行う医学生専門予備校です
少しでも興味をお持ちの方は、公式LINEもしくはお電話、ご相談フォームからお気軽にお問合せください◎
相談料は一切かかりません!
各SNSもチェック!☟
お役立ち情報が盛りだくさん!














