
💻著者紹介
My
東京私立医学部 6年生
医学生として、また、医学の勉強とバイトと部活を両立させてきた身として、医学を学ぶ皆さんに色々な情報をお届けしたいと思っております!
医学部高学年として、「基礎医学」や「臨床医学」、「医師国家試験」などについて、勉強法や暗記法を分かりやすくご紹介することを目標としています!😊
【過去ブログ】
・【医学生道場】腎臓の解剖!腎動脈、腎静脈の位置は?【解剖学】【腎臓内科】
・【呼吸音・副雑音(ラ音)】Wheeze?断続性?連続性?副雑音の種類を完全解説!【医学生道場】
目次
はじめに
~「わかってたのに、なんで間違えたんだろう…」~

皆さま、国試対策は順調に進んでおりますでしょうか?
部活、マッチング、卒業試験、その他プライベートでのやらなければならないこと etc…でかなりしんどい状況の方もいらっしゃると思います。
無理しすぎず、気張らず地道に一緒に頑張っていきましょう(o^―^o)🔥
さて、突然ですが、
国家試験の過去問を解いていて、
「これは解ける」と思って選んだのに、不正解だった──
このような経験、皆さんはありませんか?
しかもその後、解説を見ると
「え、確かに……言われてみればそうかも」
と、納得してしまう。
この“納得できる間違い”こそが、出題者の狙いです。
本シリーズ『医師国試過去問分析』の初回では、
『魅力的すぎる誤答肢=ひっかけ肢』に焦点を当て、
「なぜ選びたくなるのか?」という心理と、その回避方法を分析します!
第119回医師国家試験の分野別出題数
このブログでは、臨床現場でも頻出し、国試でも正答率が分かれる重要テーマを3題選びました。
ではまず、以下の第119回医師国家試験の分野別出題数と正答率の集計を見てみましょう。
| 分野 | 問題数 | 平均得点率 | 正答率70%未満の問題数 |
|---|---|---|---|
| 消化管 | 20 | 89.0% | 1 |
| 肝胆膵 | 12 | 69.9% | 4 |
| 循環器 | 25 | 77.0% | 8 |
| 代謝・内分泌 | 20 | 86.2% | 5 |
| 腎 | 17 | 74.7% | 4 |
| アレ膠 | 8 | 91.6% | 0 |
| 血液 | 9 | 91.8% | 0 |
| 感染症 | 16 | 81.4% | 3 |
| 呼吸器 | 19 | 89.6% | 2 |
| 神経 | 24 | 84.8% | 4 |
| 中毒 | 1 | 76.7% | 0 |
| 救急 | 14 | 94.6% | 0 |
| 麻酔 | 3 | 90.2% | 0 |
| 医学総論 | 21 | 89.0% | 4 |
| 小児科 | 27 | 84.6% | 3 |
| 婦人科 | 7 | 86.9% | 1 |
| 乳腺外科 | 2 | 79.8% | 1 |
| 産科 | 17 | 83.4% | 2 |
| 眼科 | 7 | 80.4% | 1 |
| 耳鼻咽喉科 | 9 | 88.0% | 1 |
| 整形外科 | 14 | 82.8% | 3 |
| 精神科 | 20 | 92.2% | 1 |
| 皮膚科 | 9 | 83.5% | 2 |
| 泌尿器科 | 9 | 87.3% | 1 |
| 放射線 | 1 | 91.3% | 0 |
| 公衆衛生 | 63 | 85.0% | 12 |
| 老年医学 | 6 | 97.2% | 0 |
| リハビリテーション | 0 | 0.0% | 0 |
- 得点率が低く難問が集中している分野:循環器、肝胆膵、内分泌・腎、公衆衛生
- 出題数が多く取りこぼせない分野:消化管、神経
- 出題数がそこそこあり得点率も高い分野:呼吸器、膠原病、血液
つまり、循環器・肝胆膵・腎は「難問対応力」が求められる分野であり、
消化管や神経は「典型問題を確実に拾う力」が必要となります。
また、膠原病や呼吸器・血液は一見正答率が高いものの、出題数が多いだけに落とすと大きな差につながる分野です。
以上を踏まえ、今回は 循環器・膠原病・神経内科 の領域から典型問題を取り上げ、それぞれの学習ポイントを整理していきます。
単なる暗記ではなく「なぜそう判断するのか」を意識しながら一緒に確認していきましょう!
| 回 | テーマ | 学習ポイント |
|---|---|---|
| 119A64 | 【循環器】非ST上昇型急性心筋梗塞(NSTEMI)の初期対応と治療方針 | ACSを疑われた症例に対し、「判断・評価項目(心電図・高感度トロポニン)」「治療の方法と適応(抗血小板・抗凝固療法・早期侵襲的治療(PCI))」を判断できるか。 |
| 118A43 | 【膠原病・アレルギー】アレルギー性鼻炎の第一選択薬 | アレルギー症状に対する「第一選択の治療」を選べるか。選択肢から「初期治療,長期/難治例への治療」など検討を見極められるか。 |
| 119D21 | 【神経内科】被殻出血の局在と神経症状の対応 | 「画像所見(障害部位や時間経過)」と「症候(脳の領域による症状の違い)」を対応づけ、急性期の「治療方針」を的確に選択できるか。 |
国試で正答率を上げるために意識すべきこと

では、さっそくではありますが
「医師国家試験において正答率を上げるために大切なこと」をお話いたします。
🔥医師国家試験では、知識そのものよりも「選択肢の見極め方」が試されます。出題者は「解ける人」と「なんとなくで選ぶ人」を分けるため、あえて曖昧なひっかけ肢を置いてきます。
- パターン認識だけで判断していないか
- 治療を「語感」で選んでいないか
- 症候群名の「イメージだけ」で治療法を決めていないか
それでは、これら3点を意識しながら、問題演習に入っていきましょう!
☟☟☟
☆問題演習
①【119A31】循環器領域
119A31
80歳の男性。胸痛を主訴に救急車で搬入された。2週間前から階段昇降で胸部絞扼感が出現していたが、3分程度の安静で改善していた。1週間前からは平地歩行でも階段昇降と同じ強度の胸部絞扼感が出現するようになった。本日は朝食後に冷汗を伴う強い胸痛を自覚し、自宅近くの診療所を受診した。12誘導心電図でST低下を指摘され、当院に救急車で搬入された。胸部症状は持続しており、12誘導心電図でST低下が持続している。糖尿病、高血圧および脂質異常症でかかりつけ医に通院中である。喫煙は20本/日を50年間。身長162cm、体重60kg。心拍数76/分、整。血圧140/60mmHg。
血液所見:赤血球465万、Hb13.3g/dL、Ht42%、白血球9,600、血小板23万。
血液生化学所見:CK300U/L(基準 59~248)、クレアチニン0.8mg/dL、空腹時血糖141mg/dL、HbA1c7.4%(基準 4.9~6.0)、トリグリセリド145mg/dL、LDLコレステロール141mg/dL。
心筋トロポニンT迅速検査陽性。
この患者に対する検査で適切なのはどれか。 (正答率:75.8%)
- a 運動負荷心電図検査
- b 冠動脈CT
- c 心臓MRI
- d 心臓カテーテル検査
- e 薬物負荷心筋血流シンチグラフィ
119A31(NSTEMI)出題の狙い
この症例は「急性冠症候群(ACS)を見抜き、迅速に最適な検査・治療を選べるか」を問う問題です。
特に「負荷検査や詳細画像検査に引っかかってしまう受験生が多い」ことを前提に、誤答を誘発しやすい選択肢が並んでいます。
受験生が陥る“罠”
〇運動・薬物負荷検査に飛びつく
虚血評価=負荷試験と条件反射で選んでしまうケース。急性期心筋梗塞では心破裂や致死性不整脈のリスクがあり禁忌です!
〇冠動脈CTで解剖学的に、MRIで異常を把握できそう という魅力に惹かれる
どちらも撮影時間に大変時間がかかるため、一刻も早い血行再建が重要である急性心筋梗塞は積極的には行われません。
👩⚕️ 優秀な同期ならこう考える
1⃣まずは、 症例のリスク整理
胸痛持続・ST低下・トロポニン上昇 → 明らかなACS
高齢+生活習慣病歴 → ハイリスク群
2⃣問題で問われているのは、 急性期の優先順位
時間を浪費せず、血行再建に直結する検査を行う必要がある。
3⃣知識に基づいて、 選択肢の評価
× 運動負荷心電図/薬物負荷シンチ → 「負荷」は禁忌!
× 冠動脈CT → 補助的、急性期には不適
× 心臓MRI → 時間がかかり、腫瘍などでもないため不要
〇心臓カテーテル検査 → 即時血行再建可能
今回の学び ✨
この問題を通して以下の内容を押さえておきましょう!
🔴 NSTEMI:ST低下+胸痛持続+バイオマーカー陽性なら「早期カテーテル」が第一選択。
🔴 負荷検査は急性期禁忌:”負荷=基本的に危険”と直結させて覚える。
🔴 CTやMRIは補助的:慢性期・安定期で活躍する検査と整理。
🔴 ACSの原則は:ACSを疑ったら → 診断確定後すぐに心カテで病変評価 → 必要に応じPCI。
②【118A43】膠原病・アレルギー領域

118A43
21歳の女性.2週間前からの鼻漏,鼻閉およびくしゃみを主訴に来院した.3年前の春から同様の症状を自覚し,抗ヒスタミン薬を処方されていた.症状は一時改善したが,3月初旬から悪化.両側鼻粘膜は腫脹し,水様性鼻汁を認める.鼻汁好酸球検査は陽性.今の症状をできるだけ早く改善したいと訴えている.
治療で適切なのはどれか. (正答率:53.3%)
- a 抗菌薬内服
- b 減感作療法
- c 免疫抑制薬内服
- d 鼻内レーザー手術
- e 副腎皮質ステロイド点鼻
118A43(アレルギー性鼻炎/スギ花粉症)出題の狙い
この問題は「季節性アレルギー性鼻炎(スギ花粉症)の診断と、患者ニーズに合わせた治療法の選択」を問うものです。
特に「今すぐ症状を改善したい」という状況設定がポイントで、減感作や手術といった根治的治療ではなく、即効性のある薬物療法を選べるかが核心になっています。
受験生が陥る“罠”
〇減感作療法に飛びつく
「なんか語感的に強そう」「根治治療だから正解かも」と考えがちです。しかし効果が出るまで数か月以上かかるうえ、花粉飛散期には開始できないため不適切になります。
〇レーザー手術の魅力にひかれる
「鼻閉に効く」と覚えていて、「レーザー治療=物理的に治す」→“即効性がありそう”→ 言葉の印象で選んでしまいがちです。
選びたくなりますが、急性期にはむしろ腫脹を悪化させるリスクがあります。
〇免疫抑制薬に引っかかる
選択肢にあると「強力な治療」と思い込む方もいらっしゃるかもしれませんが、花粉症には適応外です。
👩⚕️ 優秀な同期ならこう考える
1⃣まずは、 症例の整理
春先に毎年増悪 → スギ花粉症の典型
三主徴(鼻漏・鼻閉・くしゃみ)+好酸球陽性 → アレルギー性鼻炎確定!
2⃣問題で問われているのは、 即効性の治療
「できるだけ早く改善したい」=即効性重視の治療を行う必要がある。
3⃣知識に基づいて、 選択肢の評価
× 抗菌薬 → 感染症用
× 減感作 → 根治療法だが効果発現が遅い
× 免疫抑制薬 → 適応外
× レーザー手術 → 時期不適、外来ですぐは無理!
〇 副腎皮質ステロイド点鼻 → 数日で効果、鼻閉にも効く
今回の学び ✨
🔴 診断:春先の三主徴+好酸球陽性=アレルギー性鼻炎(スギ花粉症)。
🔴 治療の優先度:
– 即効性 → 抗ヒスタミン薬、局所ステロイド点鼻
– 根治性 → 減感作療法
– 鼻閉対策 → レーザー手術(花粉飛散期前に施行が望ましい)
🔴 試験でのポイント:
「急性期=薬物療法」/「根治・外科は時期と条件を選ぶ」と整理すると迷いにくい。
③【119D21】脳神経領域
119D21
69歳の男性.生来右利き.立てないことを主訴に救急車で搬入された.今朝トイレで立ち上がれなくなったため,家族が救急車を要請した.40歳台から高血圧症で,降圧薬を服用中である.来院時の意識レベルはJCSⅠ-1.身長172cm,体重67kg.体温36.6℃.心拍数84/分,整.血圧180/92mmHg.呼吸数20/分.SpO2 96%(room air).
頭部単純CT水平断像(A)と冠状断像(B)とを次に示す。
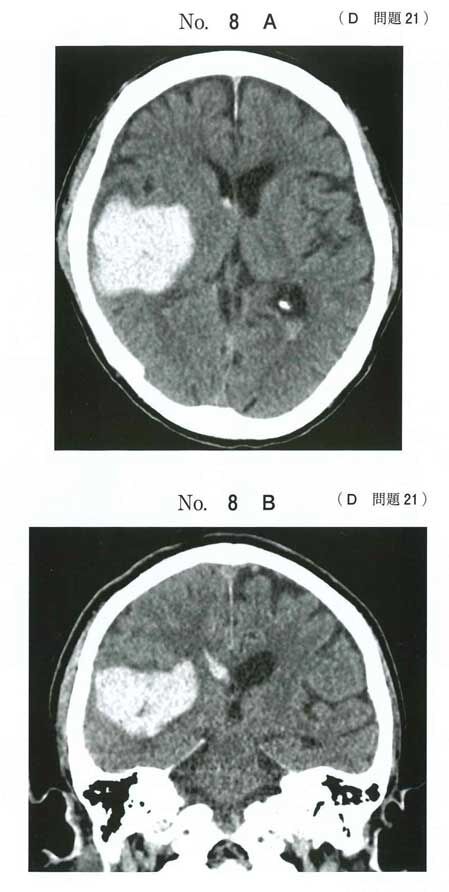
この患者で認めるのはどれか。 (正答率:59.4%)
- a 失算
- b 対麻痺
- c 視野障害
- d 手指失認
- e 感覚性失語
119D21(右被殻出血)出題の狙い
この症例は「脳出血の局在と神経症状を結び付けられるか」を問う問題です。 優位/非優位半球の症状差や被殻〜内包後脚・視放線の関係を、画像所見から症候に落とし込めるかが核心です。
右利き=左半球優位であることを前提に判断します。
受験生が陥る“罠”
〇 優位/非優位半球の混同 (誤答率:2.2+6.8=9.0%)
右利きでは左が優位半球です。右半球出血で失語や失算を想定してしまい、誤答につながることが多いです。
実際には『右半球病変で失語・失算・手指失認はまず出ません!』
特にGerstmann症候群(失算・手指失認・左右失認・失書)は優位半球角回に局在するため、右病変では起こらないと押さえておく必要があります。
〇 「立てない=対麻痺?」という短絡 (誤答率:7.5%)
「立てない」という症状を見て、両下肢麻痺=対麻痺と考えてしまう受験生が少なくありません。
しかし対麻痺は胸髄以下の病変で生じ、片側脳出血では起こりません。『脳出血なら片麻痺』が基本です。
〇 側頭葉出血と感覚性失語の誤解 (誤答率:24.2%)
出血が側頭葉に及んでいると「感覚性失語では?」と迷うケースがあります。
ですが『右利き患者は左半球優位』ですので、右側頭葉病変では失語は生じず、この誤解も典型的な落とし穴です。
〇 視覚症状の見落とし
『内包後脚やMeyer’s loopが障害されれば左同名半盲や上四半盲をきたします。』
そもそもこれを知らないと、CT画像から症候を推測できません。実際には血腫が内包後脚や側頭葉内側に及べば、視野障害は十分予測可能です。『Meyer’s loop損傷では上四半盲になる』と区別できるとさらに強みになります。
👩⚕️ 優秀な同期ならこう考える
1⃣ まずは、基本情報の整理
右利き=左半球優位。 急性発症=脳血管障害。 右病変なら左片麻痺をまず疑う。
2⃣ 次に、画像→局在→症候の対応付け
右被殻〜側頭葉に血腫 → 内包後脚を巻き込む → 左片麻痺・感覚障害
右半球病変なので、失語・失算・手指失認といった優位半球症状は原則出ない
血腫が側頭葉視放線(Meyer’s loop)へ及ぶ → 左同名上四半盲(広ければ同名半盲)
3⃣ 選択肢の評価(消去法)
× 失算(a)・手指失認(d)・感覚性失語(e)など → これらは優位半球症状。右半球障害では出ない
× 対麻痺(両下肢麻痺のこと) → 脊髄病変の所見であり脳出血では説明できない
○ 左同名半盲(視野障害(c)) や左片麻痺 → 局在(右被殻〜内包後脚・視放線)と合致
今回の学び ✨
🔴 優位/非優位半球の理解は絶対に!:
右利き=左優位。右半球病変では失算・手指失認・感覚性失語は出にくく、左片麻痺+半側空間無視・構成失行などを想定。
🔴 画像から症状を推定できるようにしていく:
-被殻〜内包後脚→片麻痺
-Meyer’s loop(側頭葉視放線)→同名上四半盲
-後頭葉→同名半盲。
🔴 視野障害のパターンは得点源!:
四半盲・半盲の局在対応は国試で毎年問われる定番ポイントです。絶対に知識を整理して覚えておきましょう。
FAQ
📘 国試合格のためにQBは何周解くべき?
基本は3周以上が推奨されています。
1周目:全体像を把握
2周目:苦手分野を克服
3周目:定着度をチェック
多くの合格者がこの段階的サイクルで力をつけています。
📝 過去問は何年分やるべき?
必須は直近3年分、余裕があれば5年分が理想的。
出題傾向を把握し、誤答選択肢や周辺知識まで復習することで、類似問題にも対応できます。
🌟 どんな勉強方法が効果的?
・誤答肢まで確認し、知識を広げる
・「回数別」問題集で本番形式に慣れる
・解説を問題集に書き込み、自分だけのノート化
直前期は効率重視で取捨選択し、最新の出題基準に沿った過去問を解きましょう。
次回予告❤️🔥
次回は
【第2回:「画像を捨てない 心電図・CT・X線のパターン分析】
をお届けします。
「画像問題は捨てちゃいたい」という人こそ必見です。
典型画像の“見方の順番”を、複数問を通して身につけましょう。
おわりに:過去問を解く上では「間違えパターン」を見極めるべし!

さて、医師国家試験過去問分析第1回「ひっかけ肢」についていかがだったでしょうか?
皆さんは引っかからずに問題を解ききることができましたでしょうか。
国試の問題は、一見すると「知っていれば解ける」と思えるものでも、各選択肢を丁寧に吟味しなければ思わぬひっかけに引っかかります。
表面的な暗記や印象だけの判断では、確実に得点につながらないのです。
「なぜその選択肢が正解なのか」だけで満足せず、
「なぜ他の肢は間違いなのか」 まで突き詰めて考えること、そして
「問われ方が変わったら自分はどう対応するか」 まで考える訓練が重要です。
こうした思考のトレーニングを積むことで、初見の問題にも柔軟に対応できるようになります。
ぜひ医学生道場で国家試験対策のプロセスを学びながら、自分の解答スタイルを磨き上げていきましょう🔥
医学生道場では、同じく「医師国家試験」の勉強を乗り越えてきた
先輩医師による具体的なアドバイス、全力のサポートで、皆さんをテスト合格、進級へと導きます💪
歳の近い現役医師だからこそのアドバイス、試験に向けた勉強方法の提案、不安や悩みの相談など、あらゆる面で医学生のみなさんをサポートいたします。
学生さんのお悩みを解決し、試験のその先を見据えた指導を行えるのは医学生道場だけです。
【個別指導塾である医学生道場ならではのポイント👆】
★個人ひとりひとりに合わせたカリキュラム
それぞれの学生さんの理解度に合わせたカリキュラムを作成させていただき、効率的に学習が進められるよう、授業をメイキングいたします。
★豊富なアウトプットの機会
現役医師講師がマンツーマンでサポートすることで、質問や復習、アウトプットの機会が豊富にあります。
しっかりとしたアウトプットにより、知識の定着が図れることは間違いなしです。
★モチベーション、気持ちの維持
医師講師だけでなく、教務の者が生徒さんひとりひとりを担当し、定期的なフィードバックや進捗管理をいたします。
学習のモチベーションを高く保てるだけでなく、いつでもどこでも、LINE📱でも電話☎でもお気軽にご相談いただけます。
★柔軟な学習スケジュール
月の受講回数や受講内容、テストの目標、最終的な目標など、ご自身で決定して頂けますので、自分のペースで学習していくことができます。無理せず、継続していくことが大切ですので、医学生道場ではその点を大切にしています。
医学生道場 医師国家試験合格(再受験者向け)コースの詳細はコチラ

医学生道場は現役医師講師による個別指導コーチングを行う医学生専門予備校です
少しでも興味をお持ちの方は、公式LINEもしくはお電話、ご相談フォームからお気軽にお問合せください◎
相談料は一切かかりません!
各SNSもチェック!☟
お役立ち情報が盛りだくさん!













