目次
はじめに:頻脈性不正脈はパターンで覚えるべし!

こんにちは!医学生道場です!💫
前回の虚血性心疾患に引き続き、今回は頻脈性不整脈
―皆さん、前回に引き続き不正脈の心電図は得意ですか?―
「なんとなくで覚えてしまっているから、詰められると分からない!!」
そんな人も多いですよね。
頻脈性不整脈の心電図は雰囲気で解いてはいけません!!
今回の心電図についても、前回同様に、
数字(心拍数)・規則性(RR間隔)・問題文から推測する
の3つを押さえて解いていきましょう!!
国家試験レベルの問題が怖くなくなるはずです…!
このシリーズでは、まず基本の心電図「見方」と「考え方」を整理し、
今回は「頻脈性不整脈」について解説します!
最後に実際の国試の問題演習もありますので、
自分の目を鍛えて、波形の“雰囲気”ではなく、読み解く力を一緒に身につけましょう!🔥
心電図の読み方🫀
心電図の波のそれぞれの名前や、何を表しているかについてなどは、前回の「虚血性心疾患」章での解説をご覧ください♪
波形を見るポイント
頻脈(tachycardia):>100/分(RR間隔 3マス以下)
徐脈(bradycardia):<60/分(RR間隔 5マス以上)
広QRS=心室性や脚ブロックを考える。
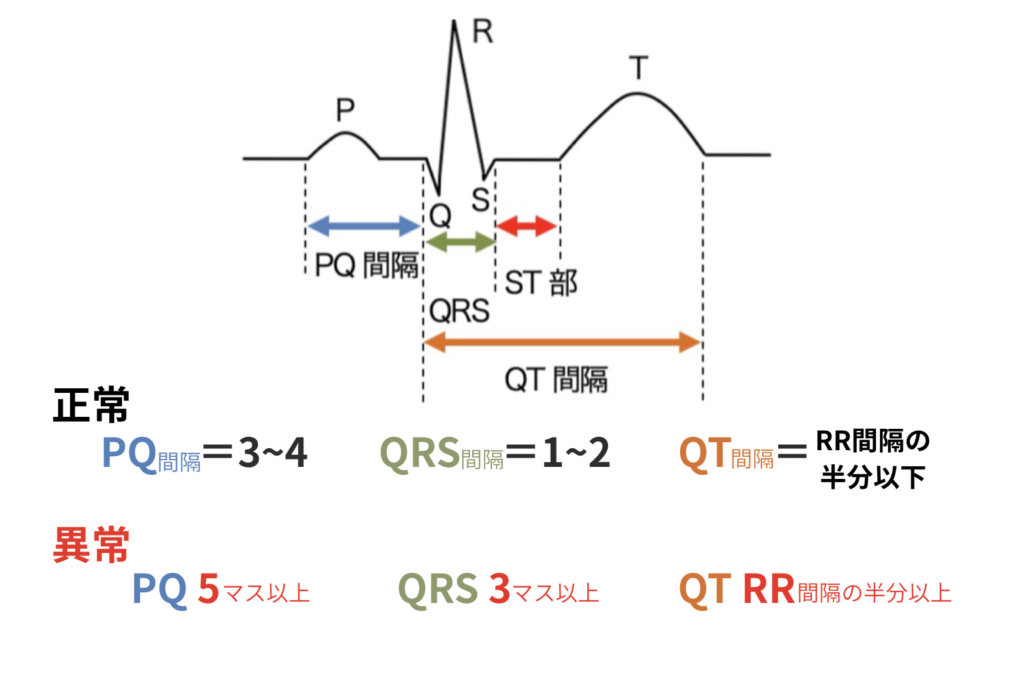
QT延長(補正QTc 0.36–0.44s)⇒TdPリスク(→QT延長症候群)
PQ短縮⇒ デルタ波(→WPW症候群)。 PQ延長⇒ 房室伝導遅延(→房室ブロック)
【頻脈性不整脈】国試で“頻出の”心電図
国試で頻出の心電図問題はたくさんありますが、今回は「頻脈性不整脈」のうち
『発作性上室頻拍』,『心房細動』,『心室頻拍』,『心室細動』,
『WPW症候群』,『QT延長症候群』,『Brugada症候群』
について解説していきます!
国試に頻出なので、見逃せませんよ~!🔥
それでは、各疾患の説明について詳しくご紹介していきます。
各疾患の“見る順番” と “押さえる所見” をサクッと整理していきますので、
画像での注目ポイントと、暗記の重要ポイントを見落とさないようにしましょう!
☟☟☟
【頻脈性不整脈】
➤上室性頻拍
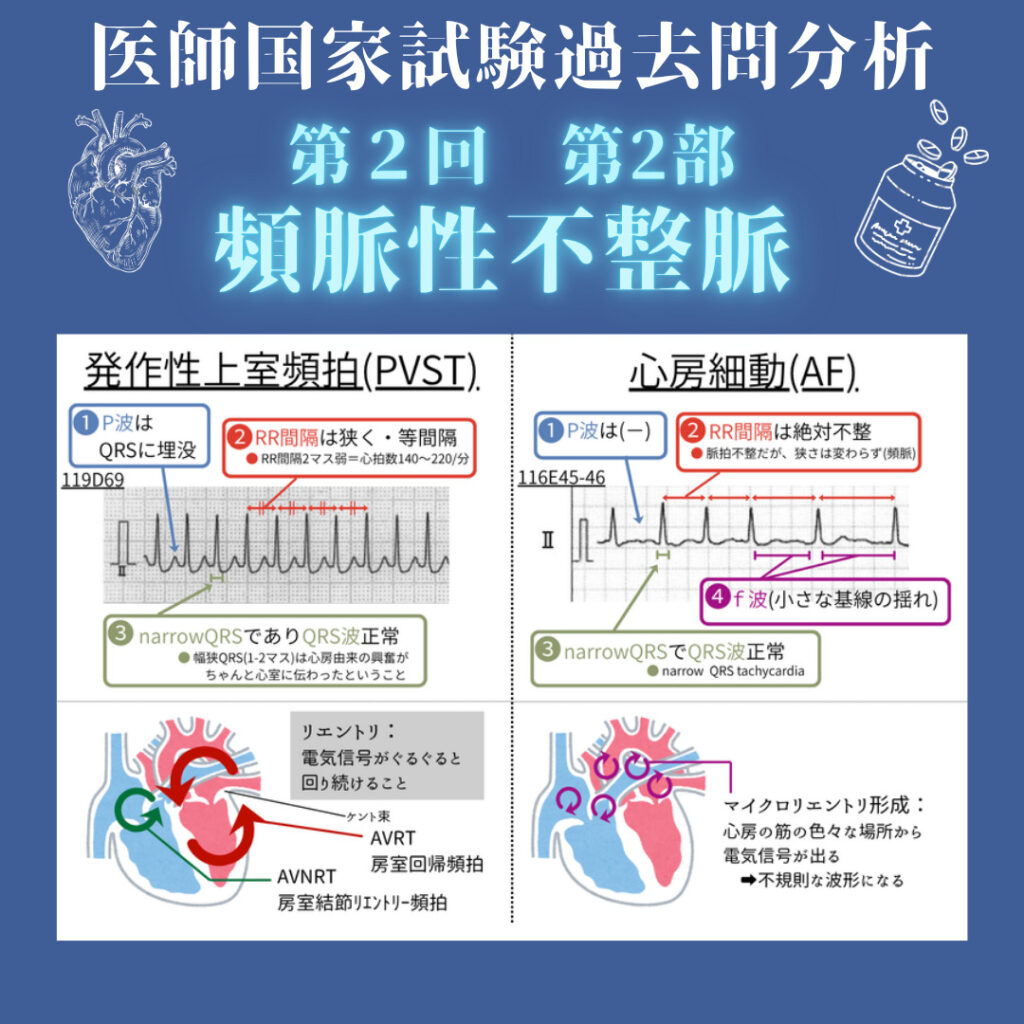
PSVTは「房室接合部のリエントリー」が急激に多発・停止する。
AFは「心房のマイクロリエントリー」により基線が震える不整脈。脳梗塞リスクを伴う。
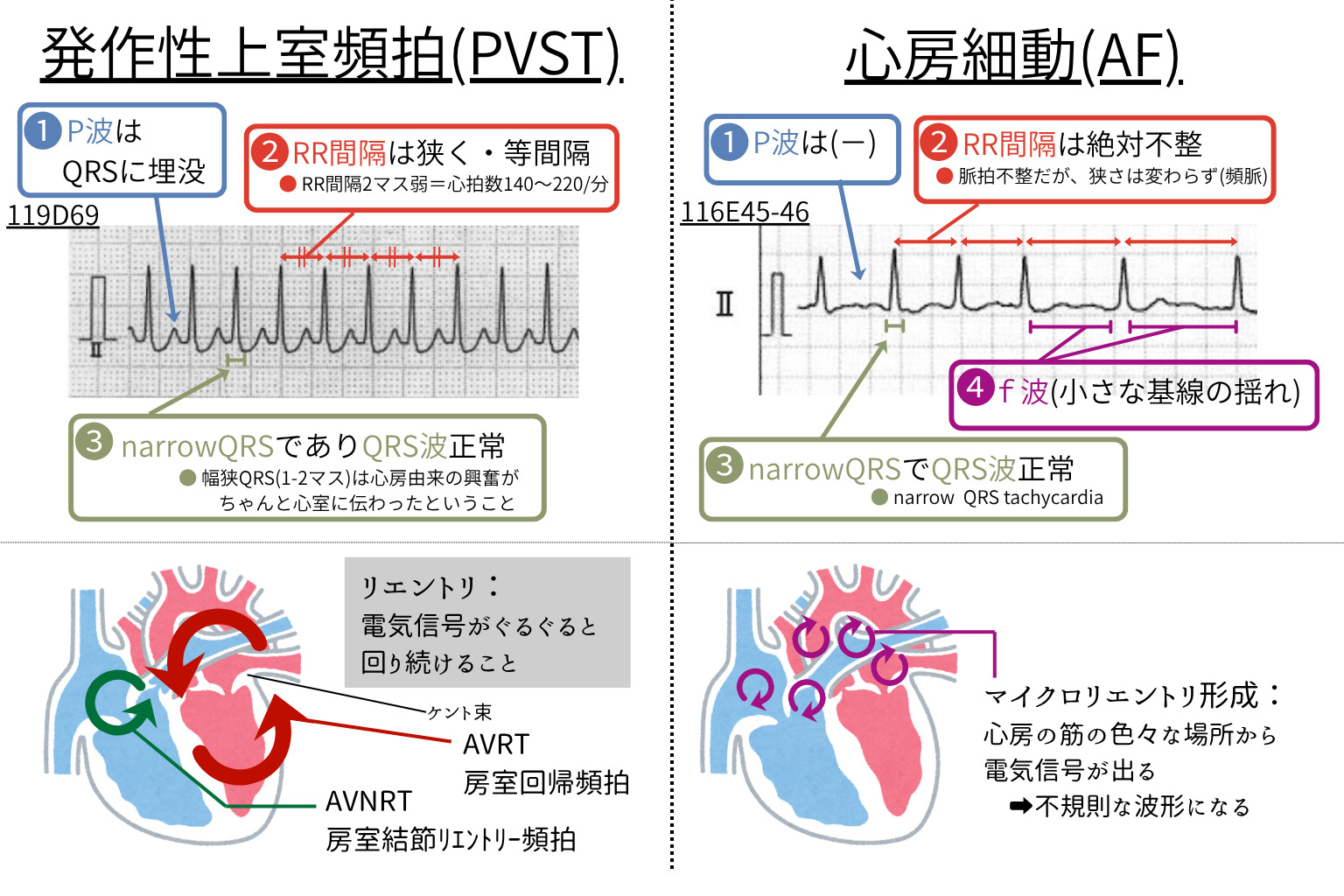
【狭QRS(narrow QRS)で規則正しい波形】
P波はしばしばQRSに埋没するため判読しにくい。RR間隔は等間隔となることが多い。
【12誘導心電図で確定 発作時の記録が重要】
必要に応じてホルター心電図で発作頻度を評価する。
反復する場合はベラパミルまたはβ遮断薬を検討。
<再発予防>:薬物でコントロール困難な症例は【カテーテルアブレーション】を検討。
【基線の小刻みな震え(f波)+ 完全不整脈】
QRSは通常狭く、RR間隔は不規則。
12誘導心電図で診断し
【脳梗塞リスク評価にはCHA₂DS₂-VAScスコア】を用い、【心エコーで左房内血栓の有無を確認】。
<リズム管理>:症状や適応に応じて薬物によるリズムコントロールや【電気的カルディオバージョン】。
<抗凝固>:CHA₂DS₂-VAScに基づき【ワルファリンまたはDOAC】を検討。
➤心室性頻拍
VTは「比較的規則的な不整脈」で血行動態が保たれる場合もあるが、
VFは「完全な無秩序興奮で拍出が消失」し致死的不整脈である。
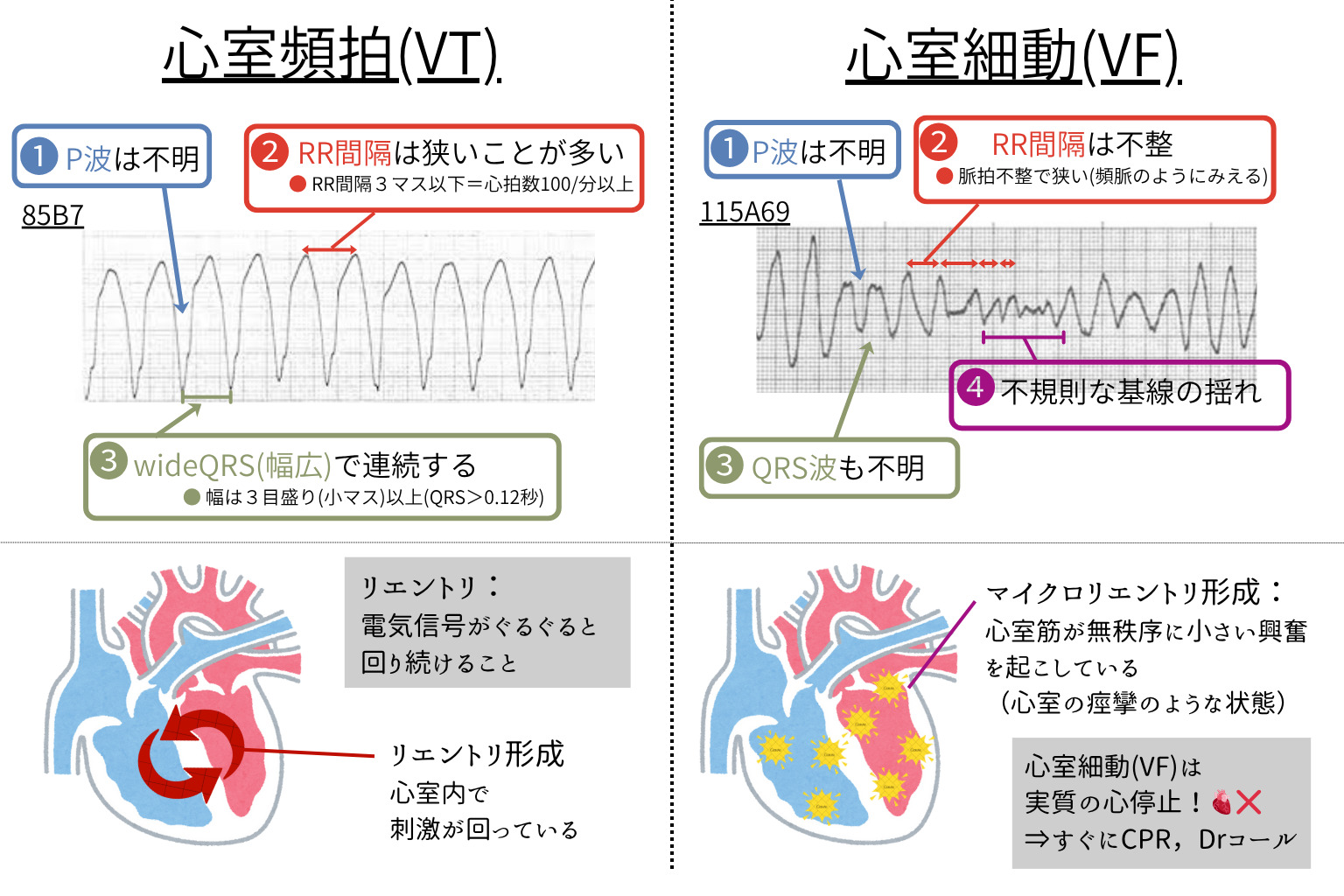
VT:【広QRSかつ規則的(RR等間隔)な心電図】が多い。
VF:【基線が完全に無秩序で、電気的なバラバラ興奮が連続】する。
心電図を確認したのち、血行動態の把握(意識・血圧・末梢脈)を最優先し、蘇生の可否と除細動の適応を迅速に判断する。
脈がないVT / VF: 【直ちに除細動(defibrillation)+CPR (心肺蘇生) 】。二相性は通常120〜200Jで開始。
再発例は【植込み型除細動器(ICD)】を検討。
➤その他の頻脈性不整脈(WPW症候群)
代表的な心電図所見は短いPR間隔、デルタ波(Δ波)、および軽度のQRS延長であり、発作性上室頻拍(AVRT)を生じやすい。
症候性でなければ経過観察も選択肢となるが、症状(失神・頻回の発作・血行動態不安定)がある場合は積極的な対処を要する。
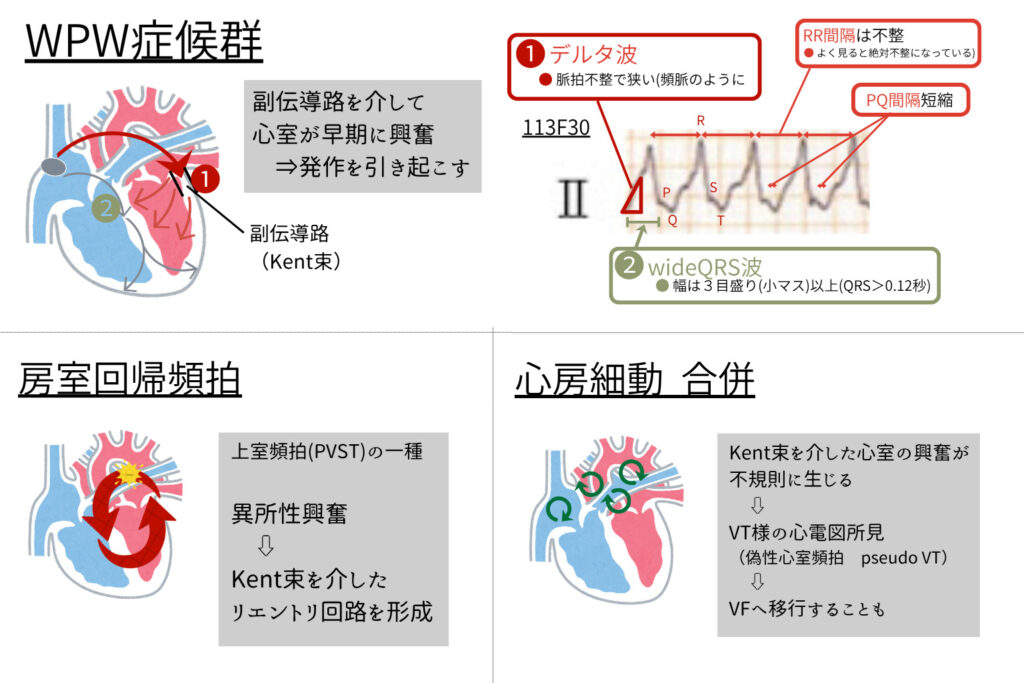
-
● デルタ波(Δ波):QRS立ち上がりが緩やかになり、なだらかな先鋭部分が観察される。
● PR短縮:副伝導路による早期心室興奮のためPRが短くなる。
● wideQRS:Δ波によりQRS形が変形したり、上室起源の所見を示す。
症状がない(発作なし・安定)場合:経過観察でよいことが多い。
発作が反復する・失神既往がある場合:【カテーテルアブレーション】を検討するのが一般的。
血行動態不安定の場合は速やかに【同期カルディオバージョン】を行う。
血行動態安定例では迷走神経刺激やATP(アデノシン)などが選択肢となる(ただし薬剤選択は状況により専門判断が必要)。
血行動態不安定 → 【同期カルディオバージョン】
血行動態安定 → 【迷走神経刺激】や【ATP(アデノシン)<血行動態不安定時はほぼ禁忌!⚠️>】を検討。
根治は【カテーテルアブレーション(副伝導路焼灼)】。
これがさらに進行すると心室細動(VF)に移行し致死的となる可能性があるため、即時対応が必要となる。
下記の薬剤は房室結節を抑制することで副伝導路優位化を助長し得るため一般に禁忌とされる
・ベラパミル(Ca拮抗薬)
・ジギタリス(強心薬)
・ジソピラミド(Naチャネル遮断薬)
→ これらの薬剤投与により副伝導路を介した高速伝導が助長され、VFへ移行するリスクが増加するため注意または禁忌となる。
血行動態不安定(低血圧・意識障害・虚血徴候)→ 速やかに【同期カルディオバージョン】(電気的治療)。
血行動態安定例→ 房室結節を単独で抑える薬剤は避け、副伝導路にも効果のある治療(例:プロカインアミド等)を検討する。
長期的根治は【カテーテルアブレーション】。
致死的不整脈を合併したWPW症候群では【房室結節を抑制する薬が禁忌】となることは国試での「禁忌肢」にも含まれてきます!しっかりと覚えておきましょう。
➤(洞性頻脈、QT延長症候群、Brugada症候群)
原因検索(発熱・脱水・貧血・甲状腺亢進など)が最重要。
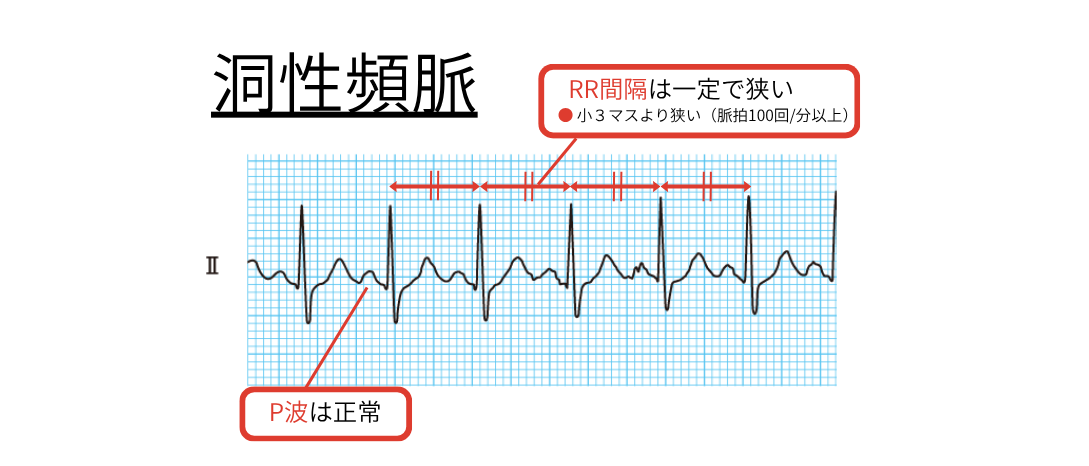
VT:P波は正常 + RR間隔は規則的。
原因療法が基本(解熱・輸液・鎮痛・甲状腺治療など)。不必要な抗不整脈薬は避ける。
原因は遺伝性・薬剤性・電解質異常(低K・低Mg)など。
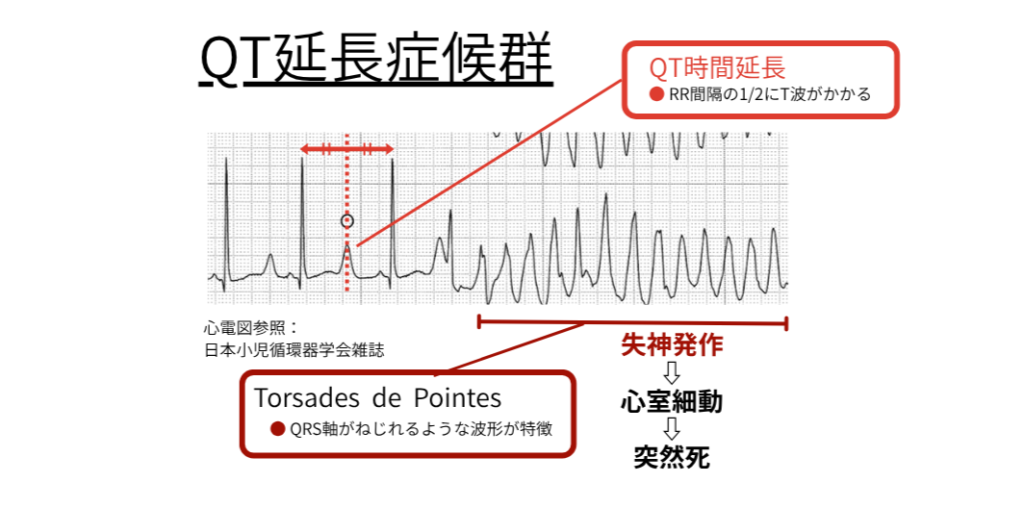
QTcを補正して評価(RR間隔の1/2の部分にT波がかかると異常)。
<発作予防>:β遮断薬投与を検討。高度な徐脈に対しては一時ペーシングを考慮。
<VF既往例>: 植込み型除細動器(ICD)により突然死予防を行う。
【若年~中年男性に多く突然死(VF)を招く】リスクがある。
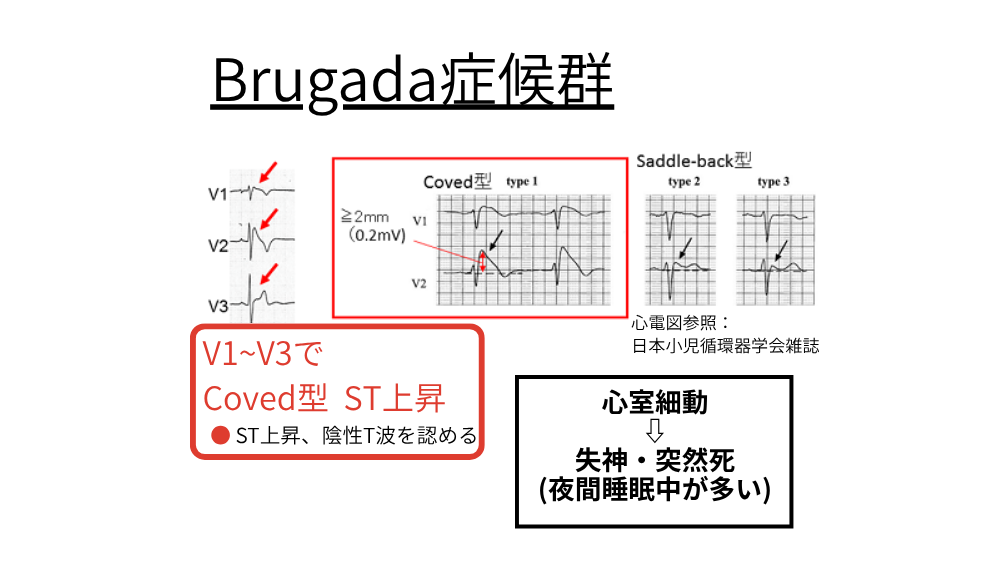
【V1–V3でのcoved型 ST上昇(type1)】が特徴的。
心停止既往や失神既往がある高リスク例では【ICD植込み】が推奨。
抗不整脈薬や発熱は危険因子となり、発熱時は速やかに解熱・観察する。
◎なぜそうなる?病態を簡単にして理解しよう!
疾患を理解するときは、
「病態を自分の言葉で一行で言い換えること」
これを意識して行うことを忘れないようにしましょう
「原因→機序→所見→治療」の線を自分で語れるようになって帰ってくださいね!🙌
発作性上室頻拍(PSVT)
治療(例):
- まず:迷路を一瞬止める操作【迷走神経反射=バルサルバなど】で止められることがある。
- 薬:短時間で効く【アデノシン(経静脈薬)】で電気の通り道を一瞬止めて止める。
- 再発や根治を目指すなら:心臓の“悪い道”を焼く小さな手術【カテーテルアブレーション】。
心房細動(Af)
治療(例):
- <血の固まり防止>:血栓予防の薬【抗凝固薬】で脳梗塞を防ぐ。
- <心拍数を調節>心拍をゆっくりにする薬【β遮断薬】や【カルシウム拮抗薬】などで心臓を安定させる。
- <リズムを戻す>:薬【ジソピラミド(Naチャネル遮断薬)】や電気ショック【カルディオバージョン】で元のリズムに戻すことがある。
- <根治を目指すなら>:カテーテルで異常な電気を消す【カテーテルアブレーション】。
心室頻拍(VT)
例えると「ポンプを速く動かし過ぎて空気をちゃんと出せていない」状態。
治療(例):
- <不安定(意識消失やショック)>:まず電気でリズムを戻す【同期式除細動/電気ショック】。
- <安定していれば>:【抗不整脈薬(アミオダロン等)で抑える】ことがある。
- <再発性や命の危険がある場合>:【ICD(植込み型除細動器)】で自動的にショックを与える。
- <根治目的>:【カテーテルアブレーション】も行う。
心室細動(VF)
治療(例):
- 最優先:【ただちに電気ショック(除細動)】→【心肺蘇生(CPR)】を続ける。
- 薬:救命処置での【エピネフリン】などの投与や必要に応じる抗不整脈薬。
WPW症候群(Wolff–Parkinson–White)
例えると「信号無視の近道ができて車がビュンビュン通ることが時折起こる」。
治療(例):
- 発作時:通常の上室性頻拍なら【バルサルバ手技】や【アデノシン】で止めることがある(状況次第)。
- もし心房細動+WPWのときは、普通の頻脈を止める薬は危険【⚠️ベラパミル,ジギタリス,β遮断薬など⚠️】⇒ 専用の薬【プロカインアミド等】や【電気的除細動】を優先。
- 根治:脇道(Kent束)を焼く【カテーテルアブレーション】が効果的で第一選択となることが多い。
先天性QT延長症候群(LQTS)
治療(例):
- まず:【QTを伸ばす薬】や原因【低カリウム・低マグネシウム】を避ける/中止する。
- 日常的にはβ遮断薬で発作を減らす(特に運動誘発型など)。
- 発作を起こしたことがある高リスク例では【ICD(植込み型除細動器)】を検討。
- 急性のトルサードには【マグネシウム静注】などの救急処置。
Brugada症候群
治療(例):
- 心室細動の既往があった人は【ICD(植込み型除細動器)が第一選択】。
- 【発熱時は速やかに解熱】し、危険薬は避ける。
問題演習
まずは『用語・基本知識確認』
問題演習を通して、知識の確認に挑戦してみましょう!!🔥
10問となかなか多いですが、基本的な知識ですのでしっかり確認しておきましょう!














