💻著者紹介
My
東京私立医学部 6年生
医学生として、また、医学の勉強とバイトと部活を両立させてきた身として、医学を学ぶ皆さんに色々な情報をお届けしたいと思っております!
医学部高学年として、「基礎医学」や「臨床医学」、「医師国家試験」などについて、勉強法や暗記法を分かりやすくご紹介することを目標としています!😊
【過去ブログ】
・【医学生道場】腎臓の解剖!腎動脈、腎静脈の位置は?【解剖学】【腎臓内科】
・【呼吸音・副雑音(ラ音)】Wheeze?断続性?連続性?副雑音の種類を完全解説!【医学生道場】
目次
はじめに:頻脈性不正脈はパターンで覚えるべし!

こんにちは!医学生道場です!💫
前回の虚血性心疾患に引き続き、今回は頻脈性不整脈について解説していきます。
―皆さん、前回に引き続き不正脈の心電図は得意ですか?―
「なんとなくで覚えてしまっているから、詰められると分からない!!」
そんな人も多いですよね。
頻脈性不整脈の心電図は雰囲気で解いてはいけません!!
今回の心電図についても、前回同様に、
数字(心拍数)・規則性(RR間隔)・問題文から推測する
の3つを押さえて解いていきましょう!!
国家試験レベルの問題が怖くなくなるはずです…!
このシリーズでは、まず基本の心電図「見方」と「考え方」を整理し、
今回は「頻脈性不整脈」について解説します!
最後に実際の国試の問題演習もありますので、
自分の目を鍛えて、波形の“雰囲気”ではなく、読み解く力を一緒に身につけましょう!🔥
心電図の読み方🫀
心電図の波のそれぞれの名前や、何を表しているかについてなどは、前回の「虚血性心疾患」章での解説をご覧ください♪
波形を見るポイント
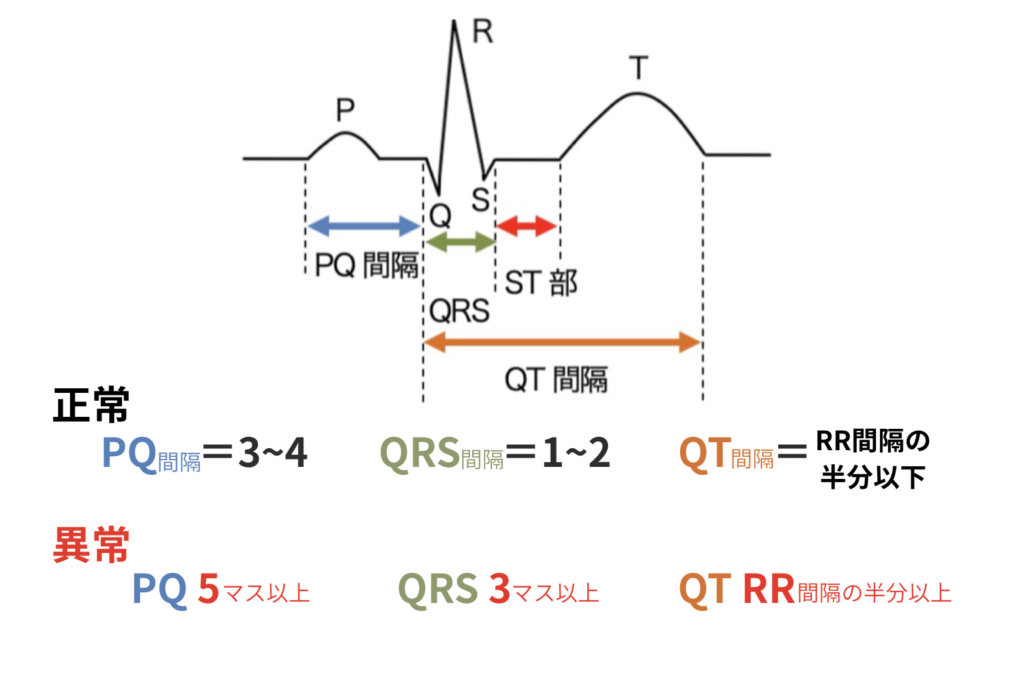
頻脈(tachycardia):>100/分(RR間隔 3マス以下)
徐脈(bradycardia):<60/分(RR間隔 5マス以上)
広QRS=心室性や脚ブロックを考える。
QT延長(補正QTc 0.36–0.44s)⇒TdPリスク(→QT延長症候群)
PQ短縮⇒ デルタ波(→WPW症候群)。 PQ延長⇒ 房室伝導遅延(→房室ブロック)
【頻脈性不整脈】国試で“頻出の”心電図
国試で頻出の心電図問題はたくさんありますが、今回は「頻脈性不整脈」のうち
『発作性上室頻拍』,『心房細動』,『心室頻拍』,『心室細動』,
『WPW症候群』,『QT延長症候群』,『Brugada症候群』
について解説していきます!
国試に頻出なので、見逃せませんよ~!🔥
それでは、各疾患の説明について詳しくご紹介していきます。
各疾患の“見る順番” と “押さえる所見” をサクッと整理していきますので、
画像での注目ポイントと、暗記の重要ポイントを見落とさないようにしましょう!
☟☟☟
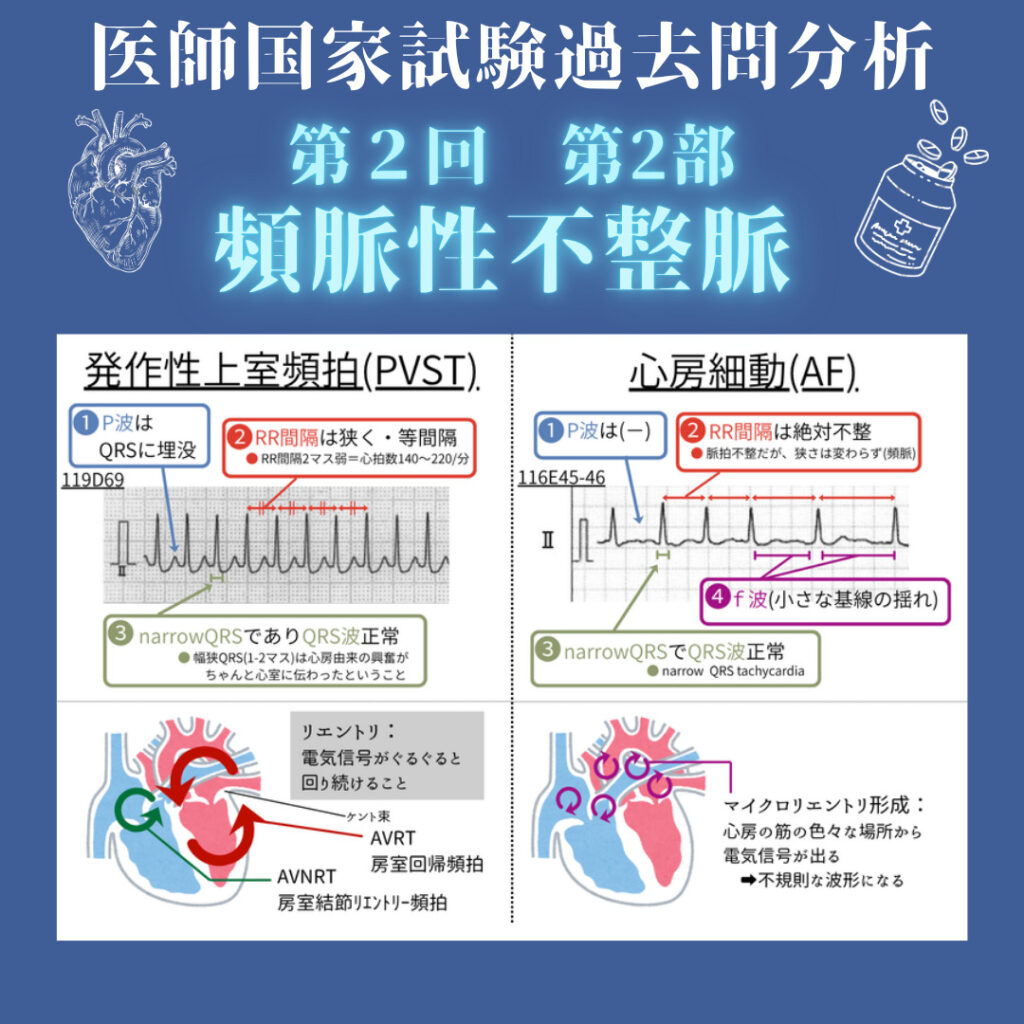
【頻脈性不整脈】
➤上室性頻拍
PSVTは「房室接合部のリエントリー」が急激に多発・停止する。
AFは「心房のマイクロリエントリー」により基線が震える不整脈。脳梗塞リスクを伴う。
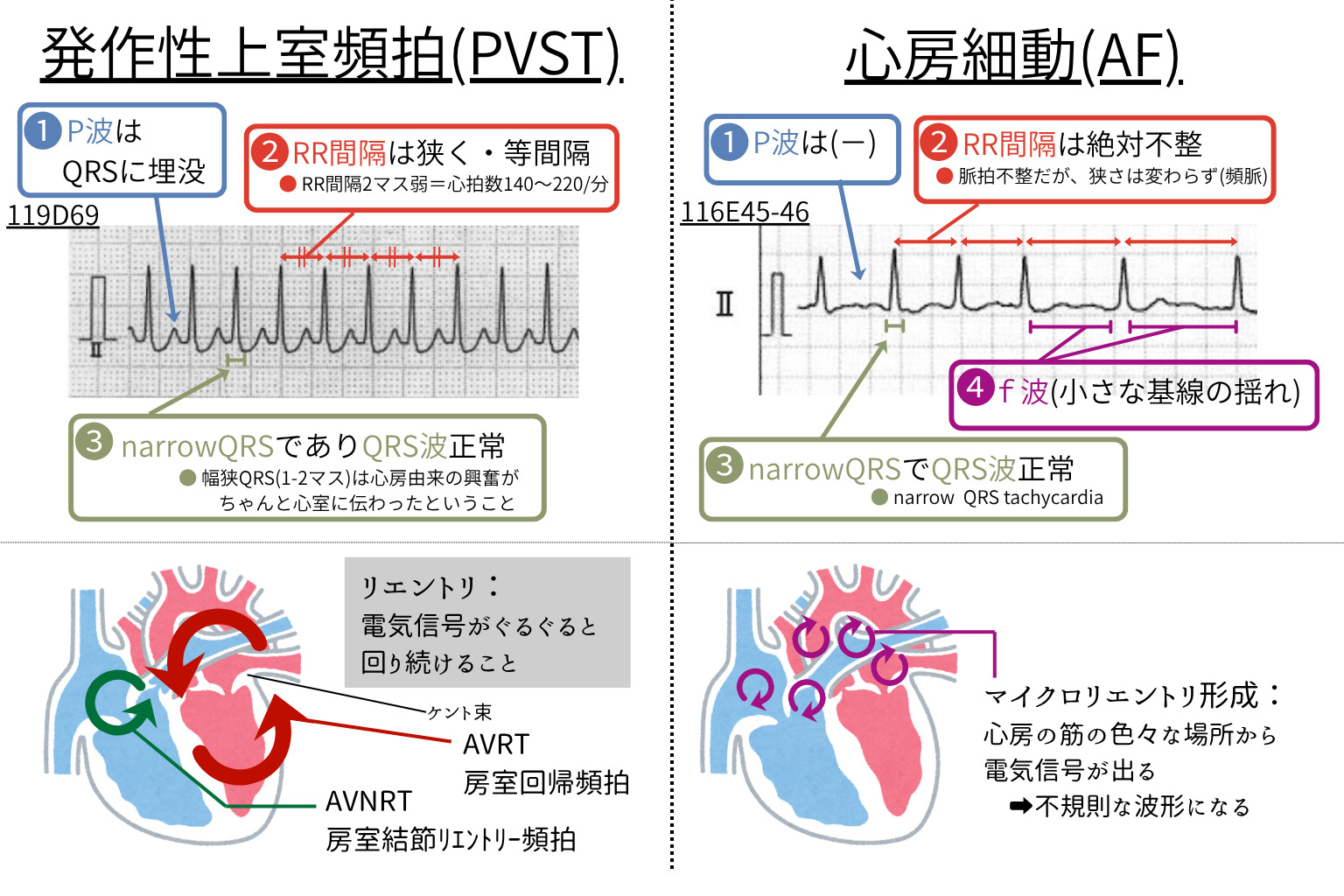
【狭QRS(narrow QRS)で規則正しい波形】
P波はしばしばQRSに埋没するため判読しにくい。RR間隔は等間隔となることが多い。
【12誘導心電図で確定 発作時の記録が重要】
必要に応じてホルター心電図で発作頻度を評価する。
反復する場合はベラパミルまたはβ遮断薬を検討。
<再発予防>:薬物でコントロール困難な症例は【カテーテルアブレーション】を検討。
【基線の小刻みな震え(f波)+ 完全不整脈】
QRSは通常狭く、RR間隔は不規則。
12誘導心電図で診断し
【脳梗塞リスク評価にはCHA₂DS₂-VAScスコア】を用い、【心エコーで左房内血栓の有無を確認】。
<リズム管理>:症状や適応に応じて薬物によるリズムコントロールや【電気的カルディオバージョン】。
<抗凝固>:CHA₂DS₂-VAScに基づき【ワルファリンまたはDOAC】を検討。
➤心室性頻拍
VTは「比較的規則的な不整脈」で血行動態が保たれる場合もあるが、
VFは「完全な無秩序興奮で拍出が消失」し致死的不整脈である。
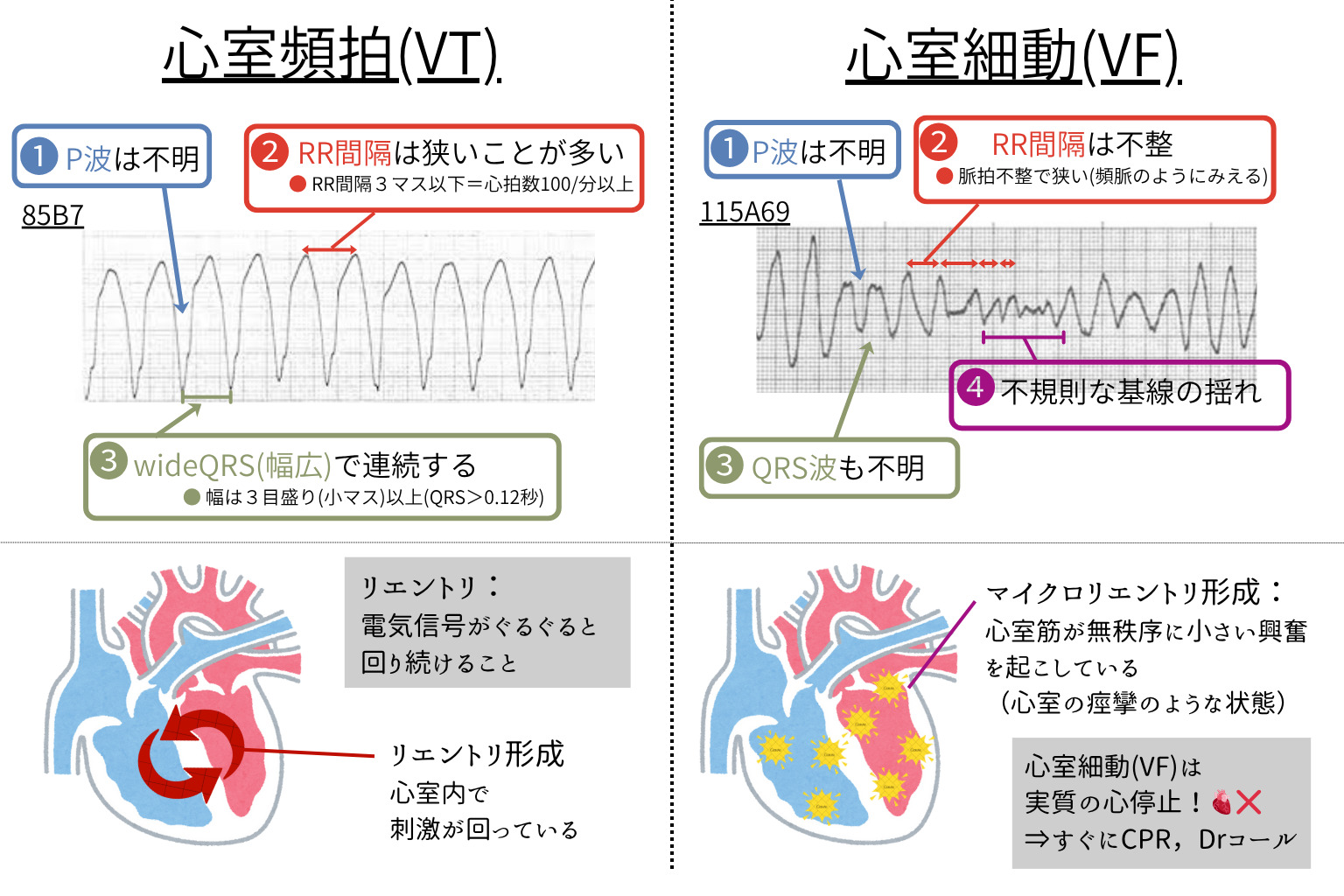
VT:【広QRSかつ規則的(RR等間隔)な心電図】が多い。
VF:【基線が完全に無秩序で、電気的なバラバラ興奮が連続】する。
心電図を確認したのち、血行動態の把握(意識・血圧・末梢脈)を最優先し、蘇生の可否と除細動の適応を迅速に判断する。
脈がないVT / VF: 【直ちに除細動(defibrillation)+CPR (心肺蘇生) 】。二相性は通常120〜200Jで開始。
再発例は【植込み型除細動器(ICD)】を検討。
➤その他の頻脈性不整脈(WPW症候群)
代表的な心電図所見は短いPR間隔、デルタ波(Δ波)、および軽度のQRS延長であり、発作性上室頻拍(AVRT)を生じやすい。
症候性でなければ経過観察も選択肢となるが、症状(失神・頻回の発作・血行動態不安定)がある場合は積極的な対処を要する。
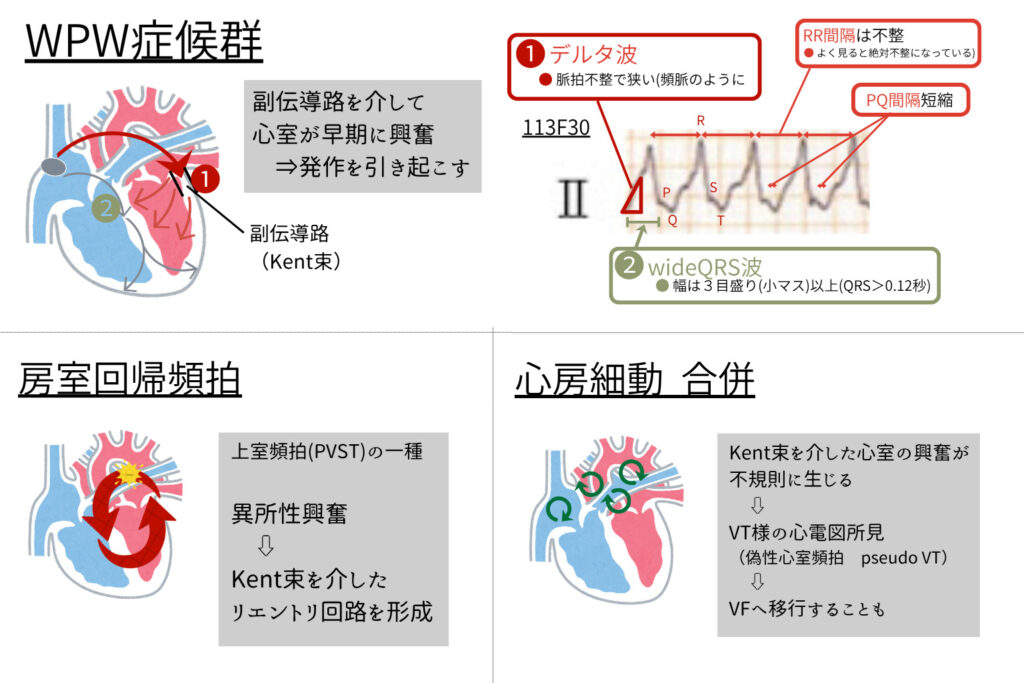
-
● デルタ波(Δ波):QRS立ち上がりが緩やかになり、なだらかな先鋭部分が観察される。
● PR短縮:副伝導路による早期心室興奮のためPRが短くなる。
● wideQRS:Δ波によりQRS形が変形したり、上室起源の所見を示す。
症状がない(発作なし・安定)場合:経過観察でよいことが多い。
発作が反復する・失神既往がある場合:【カテーテルアブレーション】を検討するのが一般的。
血行動態不安定の場合は速やかに【同期カルディオバージョン】を行う。
血行動態安定例では迷走神経刺激やATP(アデノシン)などが選択肢となる(ただし薬剤選択は状況により専門判断が必要)。
血行動態不安定 → 【同期カルディオバージョン】
血行動態安定 → 【迷走神経刺激】や【ATP(アデノシン)<血行動態不安定時はほぼ禁忌!⚠️>】を検討。
根治は【カテーテルアブレーション(副伝導路焼灼)】。
これがさらに進行すると心室細動(VF)に移行し致死的となる可能性があるため、即時対応が必要となる。
下記の薬剤は房室結節を抑制することで副伝導路優位化を助長し得るため一般に禁忌とされる
・ベラパミル(Ca拮抗薬)
・ジギタリス(強心薬)
・ジソピラミド(Naチャネル遮断薬)
→ これらの薬剤投与により副伝導路を介した高速伝導が助長され、VFへ移行するリスクが増加するため注意または禁忌となる。
血行動態不安定(低血圧・意識障害・虚血徴候)→ 速やかに【同期カルディオバージョン】(電気的治療)。
血行動態安定例→ 房室結節を単独で抑える薬剤は避け、副伝導路にも効果のある治療(例:プロカインアミド等)を検討する。
長期的根治は【カテーテルアブレーション】。
致死的不整脈を合併したWPW症候群では【房室結節を抑制する薬が禁忌】となることは国試での「禁忌肢」にも含まれてきます!しっかりと覚えておきましょう。
➤(洞性頻脈、QT延長症候群、Brugada症候群)
原因検索(発熱・脱水・貧血・甲状腺亢進など)が最重要。
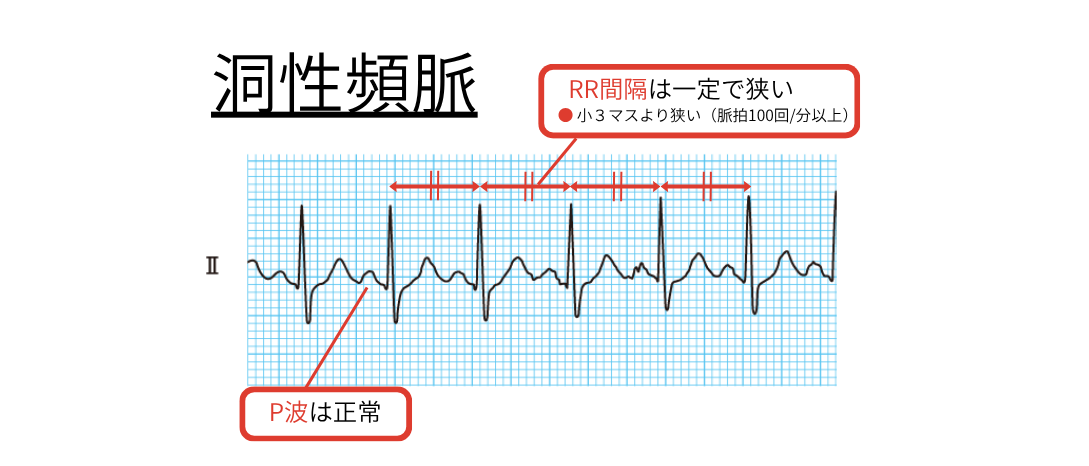
VT:P波は正常 + RR間隔は規則的。
原因療法が基本(解熱・輸液・鎮痛・甲状腺治療など)。不必要な抗不整脈薬は避ける。
原因は遺伝性・薬剤性・電解質異常(低K・低Mg)など。
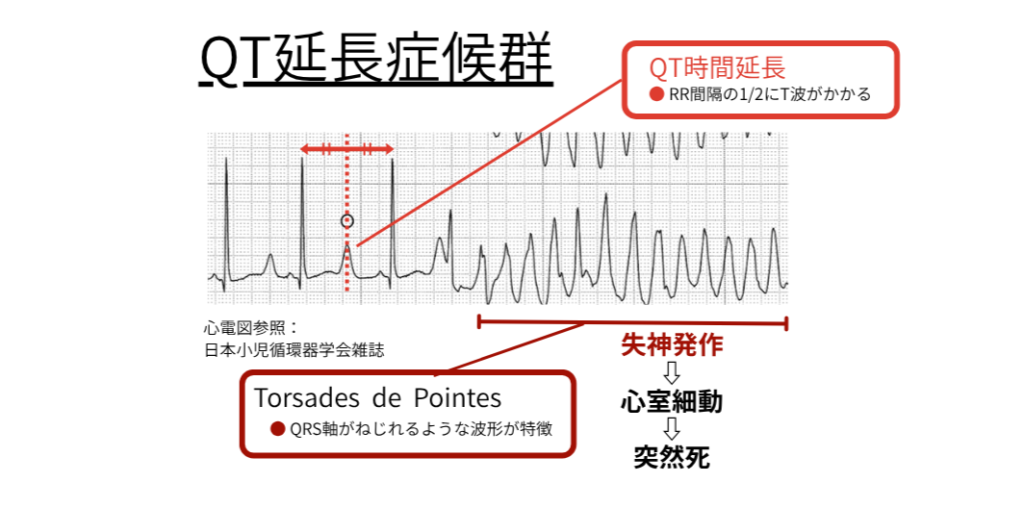
QTcを補正して評価(RR間隔の1/2の部分にT波がかかると異常)。
<発作予防>:β遮断薬投与を検討。高度な徐脈に対しては一時ペーシングを考慮。
<VF既往例>: 植込み型除細動器(ICD)により突然死予防を行う。
【若年~中年男性に多く突然死(VF)を招く】リスクがある。
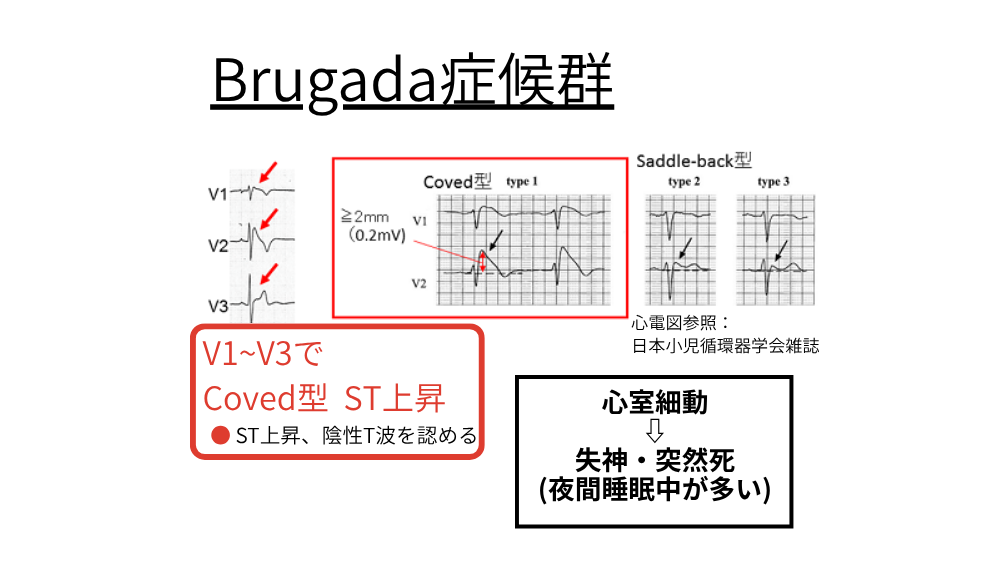
【V1–V3でのcoved型 ST上昇(type1)】が特徴的。
心停止既往や失神既往がある高リスク例では【ICD植込み】が推奨。
抗不整脈薬や発熱は危険因子となり、発熱時は速やかに解熱・観察する。
◎なぜそうなる?病態を簡単にして理解しよう!
疾患を理解するときは、
「病態を自分の言葉で一行で言い換えること」
これを意識して行うことを忘れないようにしましょう
「原因→機序→所見→治療」の線を自分で語れるようになって帰ってくださいね!🙌
発作性上室頻拍(PSVT)
治療(例):
- まず:迷路を一瞬止める操作【迷走神経反射=バルサルバなど】で止められることがある。
- 薬:短時間で効く【アデノシン(経静脈薬)】で電気の通り道を一瞬止めて止める。
- 再発や根治を目指すなら:心臓の“悪い道”を焼く小さな手術【カテーテルアブレーション】。
心房細動(Af)
治療(例):
- <血の固まり防止>:血栓予防の薬【抗凝固薬】で脳梗塞を防ぐ。
- <心拍数を調節>心拍をゆっくりにする薬【β遮断薬】や【カルシウム拮抗薬】などで心臓を安定させる。
- <リズムを戻す>:薬【ジソピラミド(Naチャネル遮断薬)】や電気ショック【カルディオバージョン】で元のリズムに戻すことがある。
- <根治を目指すなら>:カテーテルで異常な電気を消す【カテーテルアブレーション】。
心室頻拍(VT)
治療(例):
- <不安定(意識消失やショック)>:まず電気でリズムを戻す【同期式除細動/電気ショック】。
- <安定していれば>:【抗不整脈薬(アミオダロン等)で抑える】ことがある。
- <再発性や命の危険がある場合>:【ICD(植込み型除細動器)】で自動的にショックを与える。
- <根治目的>:【カテーテルアブレーション】も行う。
心室細動(VF)
治療(例):
- 最優先:【ただちに電気ショック(除細動)】→【心肺蘇生(CPR)】を続ける。
- 薬:救命処置での【エピネフリン】などの投与や必要に応じる抗不整脈薬。
WPW症候群(Wolff–Parkinson–White)
治療(例):
- 発作時:通常の上室性頻拍なら【バルサルバ手技】や【アデノシン】で止めることがある(状況次第)。
- もし心房細動+WPWのときは、普通の頻脈を止める薬は危険【⚠️ベラパミル,ジギタリス,β遮断薬など⚠️】⇒ 専用の薬【プロカインアミド等】や【電気的除細動】を優先。
- 根治:脇道(Kent束)を焼く【カテーテルアブレーション】が効果的で第一選択となることが多い。
先天性QT延長症候群(LQTS)
治療(例):
- まず:【QTを伸ばす薬】や原因【低カリウム・低マグネシウム】を避ける/中止する。
- 日常的にはβ遮断薬で発作を減らす(特に運動誘発型など)。
- 発作を起こしたことがある高リスク例では【ICD(植込み型除細動器)】を検討。
- 急性のトルサードには【マグネシウム静注】などの救急処置。
Brugada症候群
治療(例):
- 心室細動の既往があった人は【ICD(植込み型除細動器)が第一選択】。
- 【発熱時は速やかに解熱】し、危険薬は避ける。
問題演習
まずは『用語・基本知識確認』
問題演習を通して、知識の確認に挑戦してみましょう!!🔥
10問となかなか多いですが、基本的な知識ですのでしっかり確認しておきましょう!
問1 頻脈性不整脈とは心拍数が「 」回/分以上 (タップ)
問2 PSVTは多くが「 」依存性 (タップ)
問3 心房細動では心房の興奮は「 整/不整 」である (タップ)
問4 心房細動で塞栓予防に行うべき治療は「 」療法 (タップ)
問5 WPW症候群では心電図で「 」波がみられる (タップ)
問6 WPW + 心房細動では急激に伝導し「 」と誤認されることがある (タップ)
問7 心室頻拍では「 」QRSを示すことが多い (タップ)
問8 心室細動の治療は第一選択が「 」 (タップ)
問9 先天性QT延長症候群では「 」型多形性VTを繰り返す (タップ)
問10 Brugada症候群は特に「 」に致死性不整脈が出やすく、既往があれば治療は「 」が第一選択 (タップ)
医師国試問題に挑戦!
1問目 114B20
114B20
正しいのはどれか (正答率:83.0%)
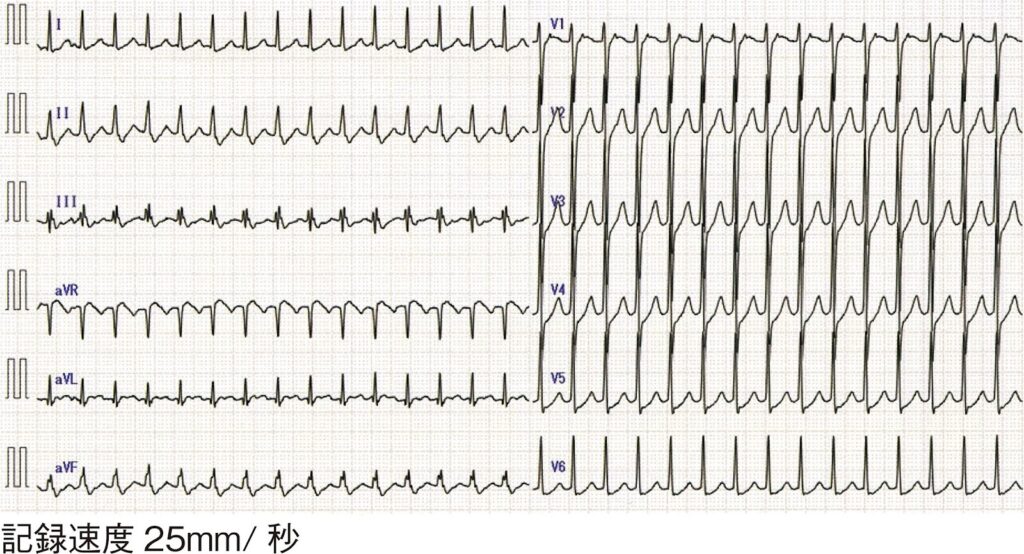
- a 心室頻拍
- b 洞性頻脈
- c 心室期外収縮
- d 発作性心房細動
- e 発作性上室頻拍
解答・解説
『II誘導でQRS直後に陰性の逆行性P波(↑)』が見られる。
以上の所見より発作性上室頻拍と考えられます。
最初に見るべきは「RR間隔」と「QRS幅」。
本心電図は「規則的なRR間隔+狭いQRS(narrow QRS)」で、
→ 『上室起源の発作性頻拍』と判断できます。
⚠️II誘導でQRS直後に逆行性P波があるため洞性頻脈ではありません。
発作的(規則的)に出現する場合は『発作性上室頻拍(SVT)』。
多くはリエントリーが機序で、迷走神経刺激やアデノシンで停止しやすいです。
反復例ではカテーテルアブレーションが根治療法となります。
RRは規則的でもQRSが広い(wide QRS)のが特徴。本症例とは合致しません。
✖ b 洞性頻脈
洞性ならQRSより前に陽性P波が出るはずです。本例ではQRS直後に逆行性P波が見られます。
✖ c 心室期外収縮
幅広い異常QRSが単発で出るはずです。規則的な狭QRS頻拍にはなりません。
✖ d 発作性心房細動
RR間隔が絶対的不規則になるはずです。本症例とは異なります。
⭕ e 発作性上室頻拍(SVT)
規則的・狭QRS・QRS直後の逆行性P波という典型所見で正解となります。
そのため太マス2つ(0.40秒)に1つのQRS → 約150/分となります。
今回は2マスに1つ以上QRSがあり150/分超とわかりますね。
頻脈性不整脈では、まず150/分を超えるかを瞬時に判定できると鑑別を速く行うことができますよ。
2問目 113F30
113F30
治療として適切なのはどれか.(正答率:58.1%)
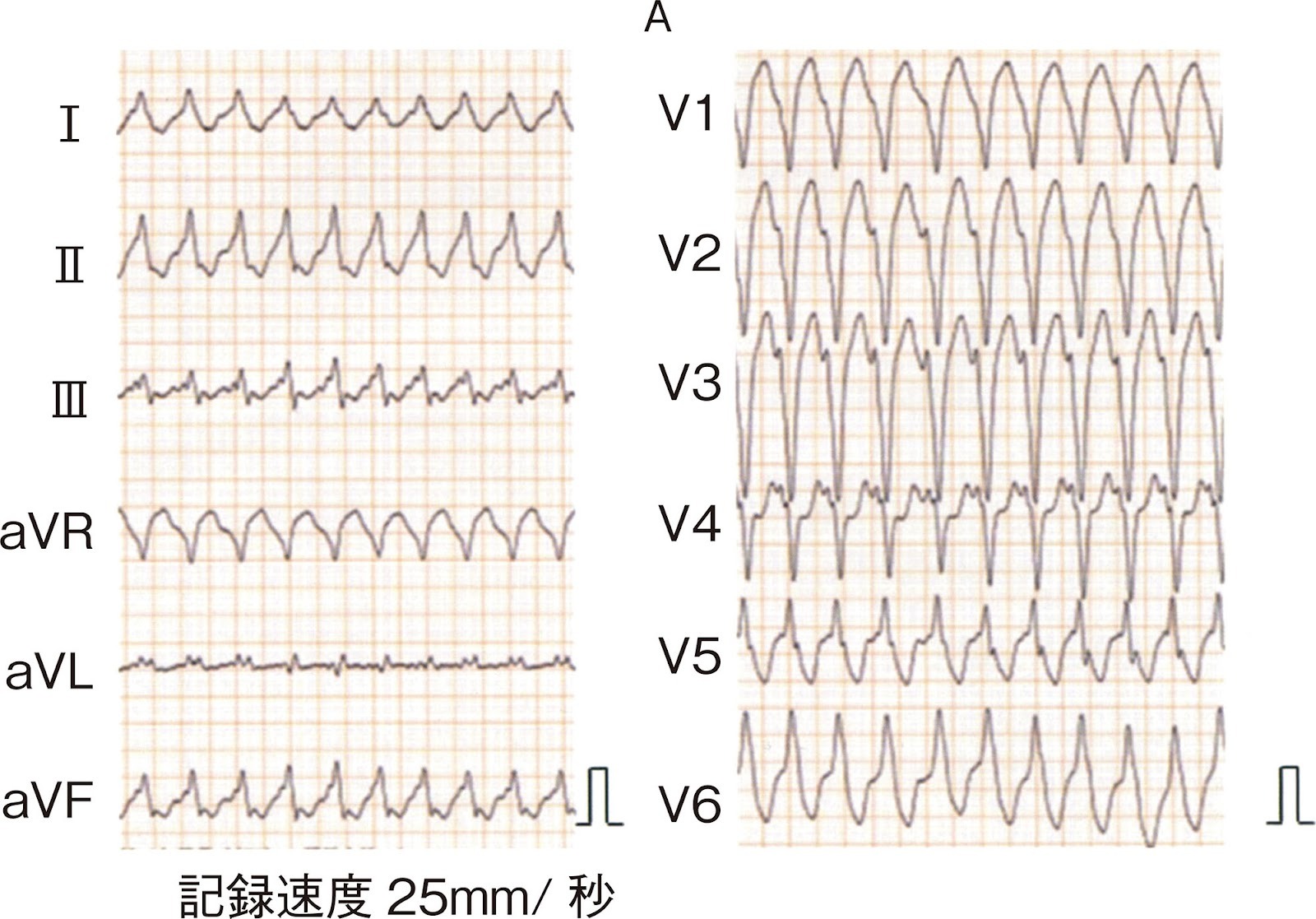
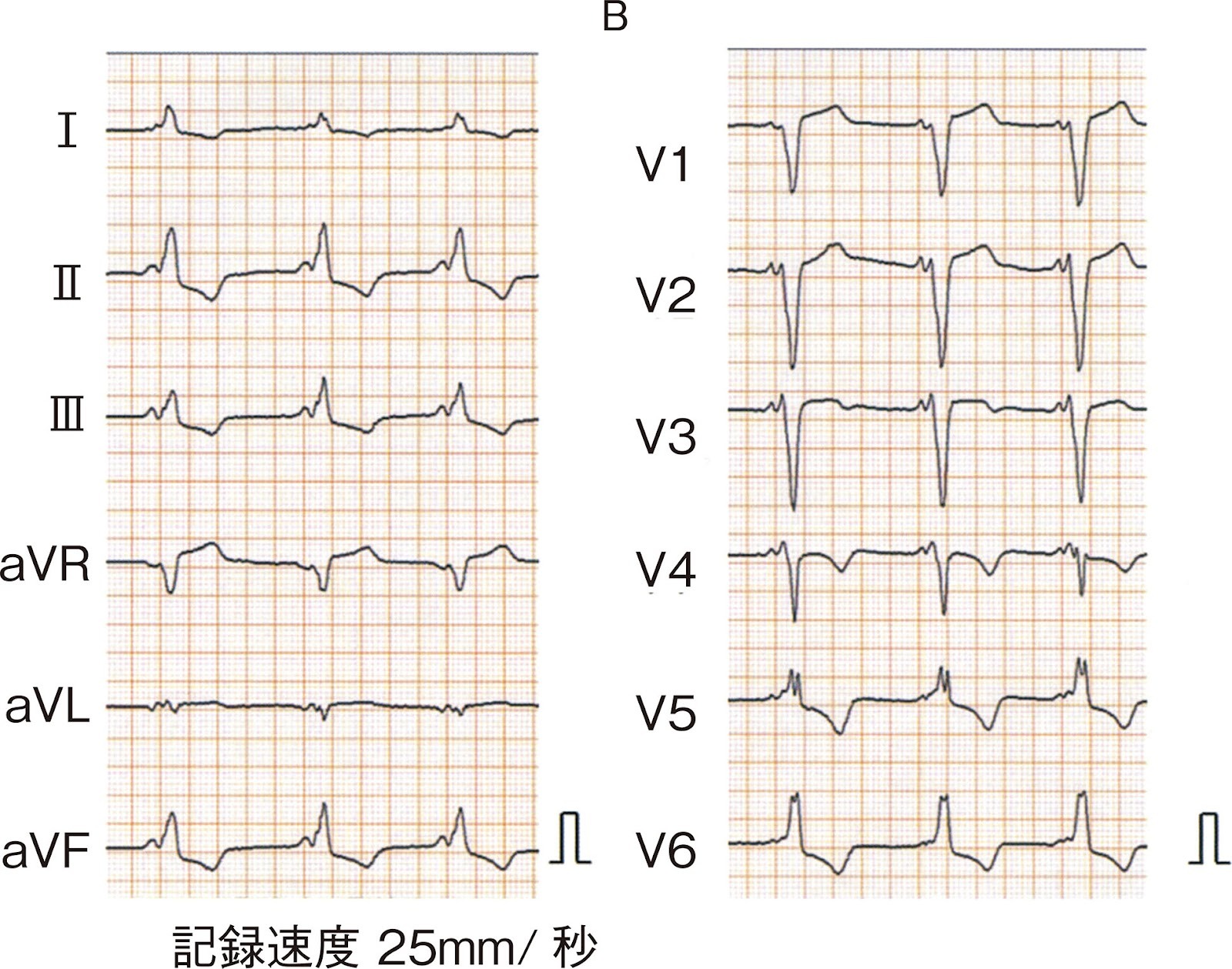
- a ベラパミル経口投与
- b ジギタリス経口投与
- c 植込み型除細動器の植込み
- d カテーテルアブレーション
- e 両室ペーシングによる心臓再同期療法
解答・解説
RR間隔が厳密には不規則。Ⅱ誘導で明瞭なデルタ波を認めます。
→ WPW症候群に伴う心房細動(偽性心室頻拍)と診断できます。
心電図BはPQ短縮+デルタ波+Ⅱ誘導で陽性P波を示し、
→ 洞調律下のWPW症候群(B型)と判断できます。
● 心電図A
・『wide QRS』 ・『RR間隔は不規則』 ・『デルタ波が目立つ』
⇒ WPW症候群に合併した心房細動(偽性心室頻拍)
● 心電図B
・『PQ短縮』 ・『デルタ波』 ・Ⅱ誘導で『陽性のP波』
⇒ 洞調律下のWPW症候群(B型)
(詳細な診断については難易度が高いため、分からなくても大丈夫です)
⇒ PQ短縮とデルタ波が特徴です。
頻拍発作は主に
・発作性上室頻拍(AVRT)
・発作性心房細動(偽性心室頻拍)
の2つが代表的です。
本例は『RR不整が決め手でAF』と判定します。
ベラパミルは房室結節を抑制してしまいます。 ➡ WPW+AFでは副伝導路伝導が増悪し禁忌⚠️
☠️❌ b ジギタリス経口投与
同じく房室結節抑制薬です。 ➡ WPW+AFでは危険(絶対に使わない)な薬剤です⚠️
❌ c 植込み型除細動器の植込み
ICDは致死性の心室不整脈(VT/VF)に対する治療で対象外です。
⭕ d カテーテルアブレーション
副伝導路の高周波通電による離断が第一選択です。根治可能で、頻拍発作も消失します。
❌ e 両室ペーシング(心臓再同期療法)
CRTは左脚ブロックを伴う心不全が適応です。本例とは関係ありません。
ベラパミルやジギタリスで副伝導路伝導が強まりVFに至る危険があります。
WPWの頻拍発作はまず
→ 薬の選択肢に触る前に“WPWかどうか”を確認
国試でも臨床でも最重要です。
次回!徐脈性不整脈💜⏬
「房室ブロック」は覚えるのが大変!
徐脈性不整脈の中でも、洞不全症候群、1度,2度,3度房室ブロック、etc…これらの違いがスッと分かるように整理していきますので、必見ですよ!
「房室ブロック」波形の“見分けのコツ”を一緒に掴みましょう!
【必見!】循環器 勉強法 FAQ(よくある質問)
📘 循環器の勉強って難しい!
【全体像を把握する】:
まずはどのような病気があるのか、全体像を理解することから始めましょう。
例えば、このブログに載っている最初に色分けした分類の疾患をしっかり把握するところからスタートすると迷いにくくなります。
【分類を意識する】:
分類ごとにまとめたら、その疾患がどんな機序で起こるのか、このブログでも紹介している「一言説明」を自分でも作ってみましょう!
自分で分類・整理しながら学ぶことで、知識が繋がりやすく、記憶にも残りやすくなります。
【知識を深める】:
一人で問題演習するだけでなく、ぜひ医学生道場の医師講師と知識を深める作業をしてみましょう。学んだ内容を実臨床に結びつけながら理解できるようになります。
📝 循環器の勉強の参考書は何がいいの?
まずはQAなどの動画講座から始めると、体系的に理解しやすくなります。
文字ベースの知識をまとめたいタイプの方には、RB(レビューブック)やYN(イヤーノート)を併用するのもおすすめです。
参考書選びで悩んでいる方は、ぜひ医学生道場の医師講師にご相談ください!あなたの勉強スタイルに合ったアドバイスがもらえるはずです。
🌟 今からでも医学生道場は入れますか?
もちろんです!!
医学生道場で学ぶことに、早い・遅いは一切ありません。
今「もっと理解したい」「自分だけでは限界を感じる」「国試で戦える思考を身に付けたい」――その気持ちが生まれたその瞬間が最高のスタートです!
医学生道場には、大学では聞けない“臨床の言葉”で病態を語ってくれる、現役医師の講師陣が揃っています。
学ぶたびに、「あ、そういうことだったのか」と点と点が繋がる実感が得られ、知識が“国試で使える武器”に変わっていくと思います✨
『臨床感覚を持った理解を積み上げたい』
そう思えたら、ぜひ飛び込んできてくださいね。みなさんが成長していく過程を、医学生道場の教務・講師・スタッフたちが本気でサポートいたします。
※初回相談・質問もLINEからお気軽にどうぞ
おわりに:頻脈性不整脈はパターンを覚えよう!しっかり知識を復習しよう

さて、医師国家試験過去問分析第2回 第2章「頻脈性不整脈」についていかがだったでしょうか?
疾患理解・問題演習ともにしっかり行えましたでしょうか?
国試の問題は、一見すると「難しそう」と思えるものでも、
◯病態を“筋道”で理解する
◯知識を“使える形”で覚える
◯演習で“思考パターン”を身につける
この3つさえ押さえてしまえば大丈夫です。
まず原因→機序→所見→治療の流れを結び付け、「まずは簡単に自分の言葉で理解すること」を行いましょう!
さらに、問題を解いた後には、正誤だけでなく選択理由と迷いどころを言語化して、周辺知識までしっかり押さえてくださいね。
しかし、表面的な暗記や印象だけの判断では、確実に得点につながらないこともあるので、 思考のトレーニングをプロと一緒に積んでいきましょう🔥
「なぜその選択肢が正解なのか」だけで満足せず、
「なぜ他の肢は間違いなのか」 まで突き詰めて考えること、そして
「問われ方が変わったら自分はどう対応するか」 まで考える訓練が重要です。
こうした思考のトレーニングを積むことで、どんな問題にも柔軟に対応できるようになります。
ぜひ医学生道場で国家試験対策のプロセスを学びながら、自分の解答スタイルを磨き上げていきましょう🔥
医学生道場では、同じく「医師国家試験」の勉強を乗り越えてきた
先輩医師による具体的なアドバイス、全力のサポートで、皆さんをテスト合格、進級へと導きます💪
歳の近い現役医師だからこそのアドバイス、試験に向けた勉強方法の提案、不安や悩みの相談など、あらゆる面で医学生のみなさんをサポートいたします。
学生さんのお悩みを解決し、試験のその先を見据えた指導を行えるのは医学生道場だけです。
【個別指導塾である医学生道場ならではのポイント👆】
★個人ひとりひとりに合わせたカリキュラム
それぞれの学生さんの理解度に合わせたカリキュラムを作成させていただき、効率的に学習が進められるよう、授業をメイキングいたします。
★豊富なアウトプットの機会
現役医師講師がマンツーマンでサポートすることで、質問や復習、アウトプットの機会が豊富にあります。
しっかりとしたアウトプットにより、知識の定着が図れることは間違いなしです。
★モチベーション、気持ちの維持
医師講師だけでなく、教務の者が生徒さんひとりひとりを担当し、定期的なフィードバックや進捗管理をいたします。
学習のモチベーションを高く保てるだけでなく、いつでもどこでも、LINE📱でも電話☎でもお気軽にご相談いただけます。
★柔軟な学習スケジュール
月の受講回数や受講内容、テストの目標、最終的な目標など、ご自身で決定して頂けますので、自分のペースで学習していくことができます。無理せず、継続していくことが大切ですので、医学生道場ではその点を大切にしています。
医学生道場 医師国家試験合格(再受験者向け)コースの詳細はコチラ

医学生道場は現役医師講師による個別指導コーチングを行う医学生専門予備校です
少しでも興味をお持ちの方は、公式LINEもしくはお電話、ご相談フォームからお気軽にお問合せください◎
相談料は一切かかりません!
各SNSもチェック!☟
お役立ち情報が盛りだくさん!














